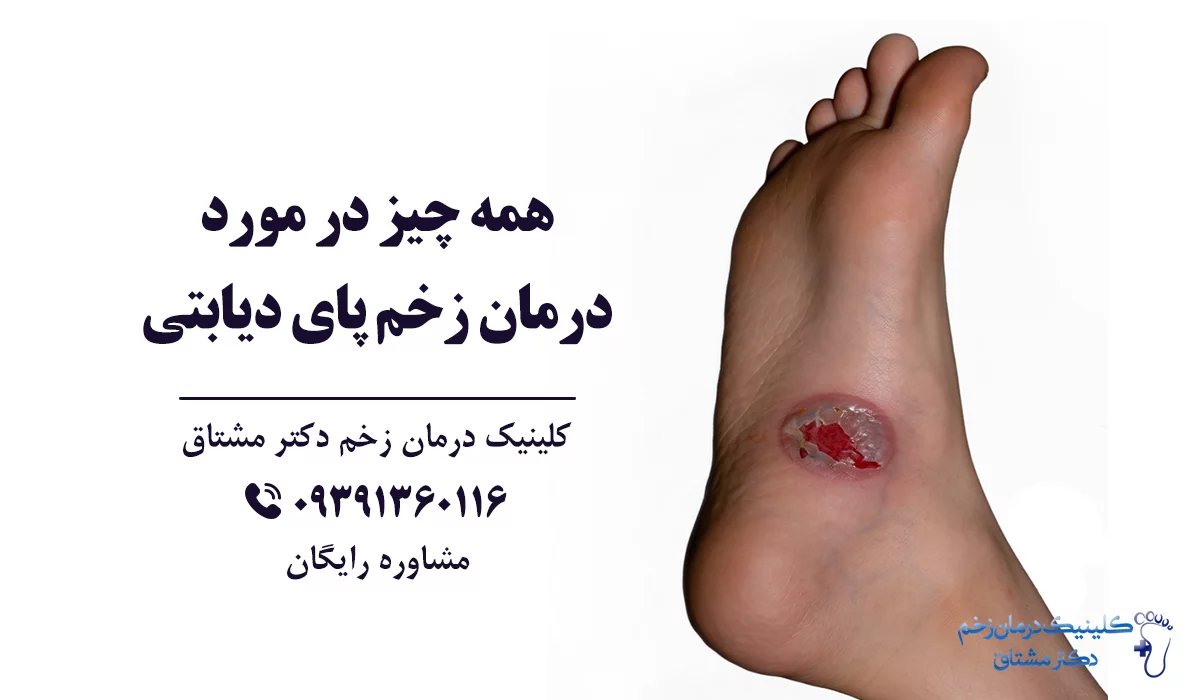
همه چیز درباره زخم پای دیابتی و درمان آن
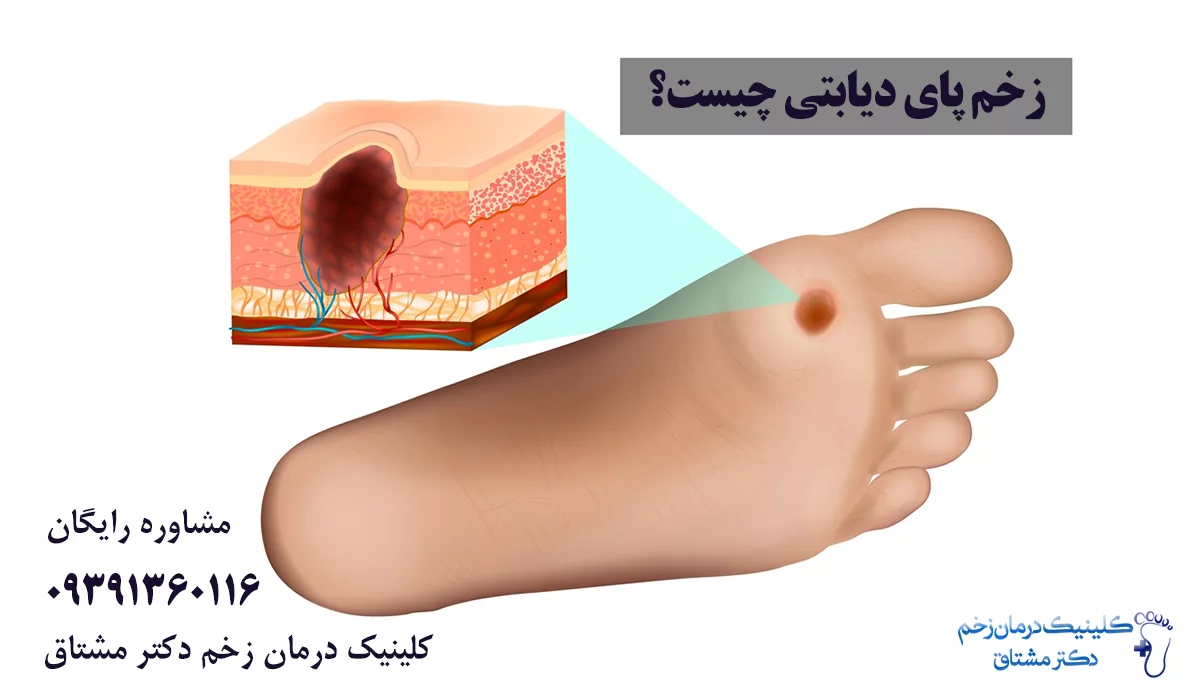
زخم پا یکی از عوارض عدم کنترل قند خون در افراد مبتلا به دیابت است که در نتیجه انقباض بافت پوست و آشکار شدن لایه های زیرین آن، تشکیل می شود. شایع ترین حالت زخم دیابتی، زخم شدن قسمت پایینی انگشت شست پا، نوک انگشت شست، لبه خارجی پا، زیر انگشت وسط و همچنین زیر پنجه پا است. زخم دیابت می تواند بر روی استخوان نیز تاثیر بگذارد. درمان زخم پای دیابتی می تواند چالش برانگیز و طولانی باشد، چرا که عوارض دیگر دیابت بهبود زخم را تحت تأثیر قرار می دهد. در این مقاله با زخم دیابتی آشنا شده و هر آنچه باید درمورد درمان زخم پای دیابتی بدانید را شرح می دهیم.
زخم پای دیابتی چیست؟
بر اساس آمار ها ۱۵ تا ۲۵ درصد افراد مبتلا به دیابت، در طول زندگی خود به زخم پای دیابتی دچار می شوند. احتمال وقوع زخم و مزمن شدن آن در افرادی که دیابت در آن ها کنترل نشده بیشتر است، با این حال همه افراد دیابتی ممکن است دچار زخم دیابتی شوند.
زخم پای دیابتی می تواند با عواقب جدی چون عفونت گسترده و حتی قطع عضو همراه باشد، اما مراقب صحیح از زخم پا می تواند سبب بهبود زخم و پیشگیری دوباره از تشکیل زخم شود.
نحوه درمان زخم پای دیابتی، بسته به علت و شدت آن می تواند متفاوت باشد. لازم است بدانید که به هنگام مشاهده زخم در پای خود و یا مشاهده علائم اولیه از زخم، باید فورا به پزشک معالج مراجعه کنید. زیرا با مراجعه دیر هنگام به پزشک، زخم های آلوده و زخم های عمیق در پای دیابتی می تواند منجر به قطع عضو شود.
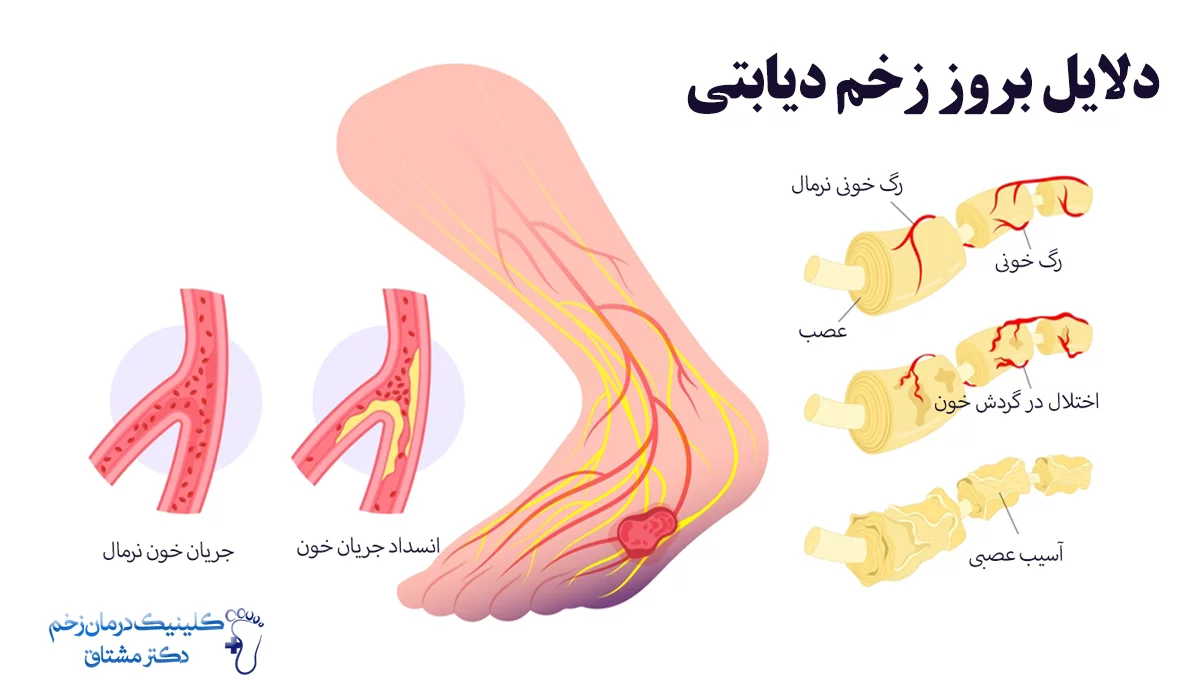
دلیل بروز زخم پای دیابتی
عوامل اصلی بروز زخم دیابتی، عوارض به وجود آمده در بیماری دیابت هستند، که اگر مستقیما هم عامل زخم نباشند، روند بهبود آن را کند می کنند. نوروپاتی دیابتی یا آسیب عصبی و گردش خون ضعیف دو عامل گفته شده هستند که بیشترین تأثیر را در زخم پای دیابتی دارند. در ادامه این دو عامل و عوامل دیگری که در بروز زخم دیابتی نقش دارند را بررسی می کنیم.
نوروپاتی دیابتی
آسیب عصبی یا نوروپاتی از دلایل اصلی ایجاد زخم های دیابتیست. نوروپاتی محیطی موجس کاهش حس در پاها، دست ها، ساق ها و بازو ها می شود که علائم آن شامل بی حسی، گزگز، سوزش و حساسیت بیش از حد به لمس است. با این حالت ها بسیاری مواقع بیمار متوجه زخم و آسیب های کوچک و جزئی چون بریدگی ها و تاول ها نمی شود. آسیب های به وجود آمده نیز در طول زمان به زخم تبدیل می شوند.
گردش خون ضعیف
یک مشکل رایج دیگر در افراد مبتلا به دیابت، گردش خون ضعیف بخصوص در پاهاست. آسیب به دیواره عروق خونی به دلیل دیابت، منجر به تنگی عروق و کاهش جریان خون می شود. هم چنین غلظت خون بالا در افراد دیابتی هم خون موجب کند شدن جریان خون شده و اختلال بیشتری ایجاد می کند. با کند بودن جریان خون، زخم و آسیب های حتی کوچک در معرض گسترش و حتی عفونت قرار می گیرند، چرا که به اکسیژن و مواد غذایی لازم برای بهبود را دریافت نمی کنند و روند درمان آن ها مختل می شود.
متخصص زخم پای دیابتی برای تشخیص روند جریان خون شما، نوعی آزمایش را برایتان تجویز می کند. اگر نتایج این آزمایش، نرمال باشد، شما می توانید درمان های استاندارد زخم را اجرا کنید. اما اگر نتایج آزمایش غیرطبیعی باشد و دچار مشکل جریان خون باشید، نیاز به درمان های جدی مانند جراحی، خواهید داشت.
قند خون بالا
عامل دیگری که در به وجود آمدن یا وخیم تر شدن زخم پای دیابتی دخیل است، بالا بودن قند خون است که به دنبال خود ضعیف سیستم ایمنی را ایجاد می کند. با اختلال در عملکرد سیستم ایمنی، بدن توانایی مقابله با عوامل عفونت زا را نداشته و زخم عفونی می شود.
تحت فشار و آسیب قرار داشتن پاها
وارد آمدن فشار مداوم به پاها، مخصوصا در نواحی ای مثل پاشنه یا انگشتان پا، احتمال وقوع زخم را بیشتر می کند. این فشار می تواند از عوامل مختلفی به وجود آید، مثل
- پوشیدن کفش نامناسب و تنگ
- نپوشیدن جوراب و به وجود آمدن آسیب های جزئی
- وجود مشکل در ساختار استخوان ها و اندام، مثل انگشت چکشی
- پینه، میخچه یا سایر مشکلات پا
- خشکی پوست بخصوص در قسمت پاشنه
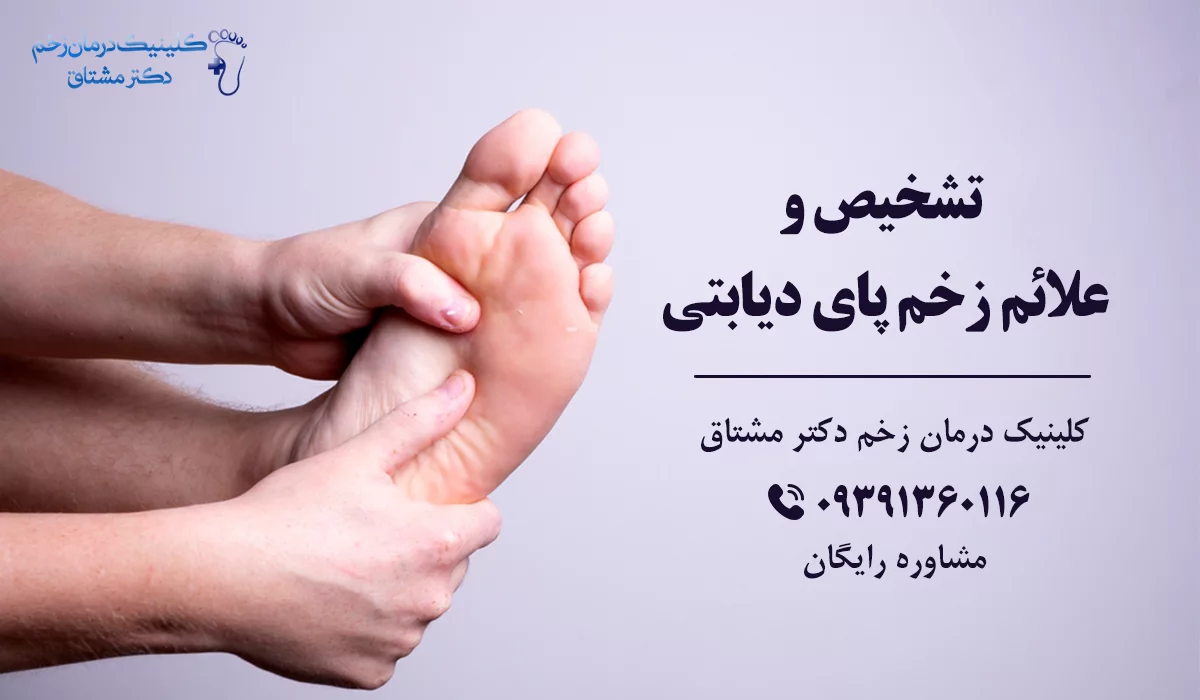
تشخیص و علائم زخم پای دیابتی
ترشح و چرک
زخم شدن پا در افراد دیابتی می تواند علائم متفاوتی داشته باشد، از اصلی ترین علائم اولیه زخم پا در افراد دیابتی می توان به درناژ یا زهکشی اشاره کرد. زهکشی با نشت در پا می تواند جوراب یا کفش های شما را آلوده کند. تورم غیرمعمول، قرمزی، تحریک و بوی نامطبوع از پا می تواند از دیگر علائم اولیه زخم شدن پا در افراد دیابتی باشد.
تغییر رنگ بافت
از دیگر نشانه و علائم قابل ملاحظه ای که می توان به آن اشاره کرد ایجاد اسکار ( بافت سیاه ) در اطراف زخم پا است. علل ایجاد اسکار به خاطر عدم وجود جریان خون کافی در اطراف ناحیه زخم شده می باشد. گانگرین ( سیاه مردگی یا بافت مردگی ) جزئی یا کامل، که در پی عفونت رخ می دهد، می تواند در اطراف زخم پای افراد دیابتی رخ دهد. در چنین حالاتی فرد ممکن است دچار بی حسی در ناحیه زخم شده، شود.
زخم باز
یک علامت شایع زخم پای دیابتی وجود زخم باز است که می تواند کوچک یا بزرگ باشد. این زخم معمولا در نواحی از پا که فشار بیشتری روی آن ها اعمال می شود به وجود می آید، مانند پاشنه و انگشتان پا. زخم باز با قرمزی، تورم در اطراف خود و در مواردی درد همراه است. البته در صورتی که نوروپاتی دیابتی وجود دارد ممکن است بیمار دردی هم احساس نکند.
تغییرات پا
در مورد زخم هایی که به دلیل جریان خون ضعیف به وجود می آیند (زخم ایسکمیک یا نوروایسکمیک) ممکن است در نواحی ریزش مو، ضخیم شدن ناخن ها یا متوقف شدن رشد و خشکی و ترک خوردگی پوست دیده می شود.
زخم های نوروپاتیک نیز با نشانه عدم احساس درد یا کاهش آن، احساس گزگز شدن و سوزش همراه هستند.
بهتر است بدانید که این نشانه ها و علائم برای زخم پا، همیشه آشکار نیستند. حتی ممکن است گاهی اوقات تا زمان عفونت زخم، هیچ علائمی را مشاهده نکنید. اگر که متوجه هر گونه تغییر رنگی در قسمتی از پوست پای خود شوید، به ویژه سیاه شدن بخشی از بافت پا، و یا احساس درد در منطقه ای از پای خود که تغییر رنگ داده است داشته باشید، لازم است فورا به پزشک معالج خود مراجعه کنید.
عواملی که احتمال ابتلا به زخم پا را افزایش می دهند!
به طور کلی همه افراد مبتلا به دیابت در معرض ابتلا به زخم پا هستند. همانطور که گفته شد این زخم می تواند علل مختلفی داشته باشد، اما در این بین برخی از عوامل می توانند خطر ابتلا به زخم پا را در این افراد افزایش دهند. مانند:
- استفاده از کفش های غیر استاندارد و با کیفیت پایین
- بهداشت ضعیف
- زخم شدن پا به هنگام اصلاح ناخن پا
- مصرف الکل
- بیماری های کلیوی
- بیماری های قلبی
- داشتن اضافه وزن ( چاقی )
- مصرف دخانیات: مصرف دخانیات سبب گرفتگی عروق و در نتیجه سبب کاهش جریان خون می شود.
- طبق آمار زخم پای دیابتی، در مردان مسن نسبت به سایر افراد، بیشتر است.
درجه بندی شدت زخم پای دیابتی
ارزیابی و شناسایی نوع زخم و شدت آن بر درمان مناسب تأثیر مستقیم دارد. بدین منظور پزشکان سیستم های درجه بندی مختلفی را ابداع کرده اند که با آن بتوانند زخم دیابتی را ارزیابی کنند. چند نمونه از این سیستم ها را بررسی می کنیم.
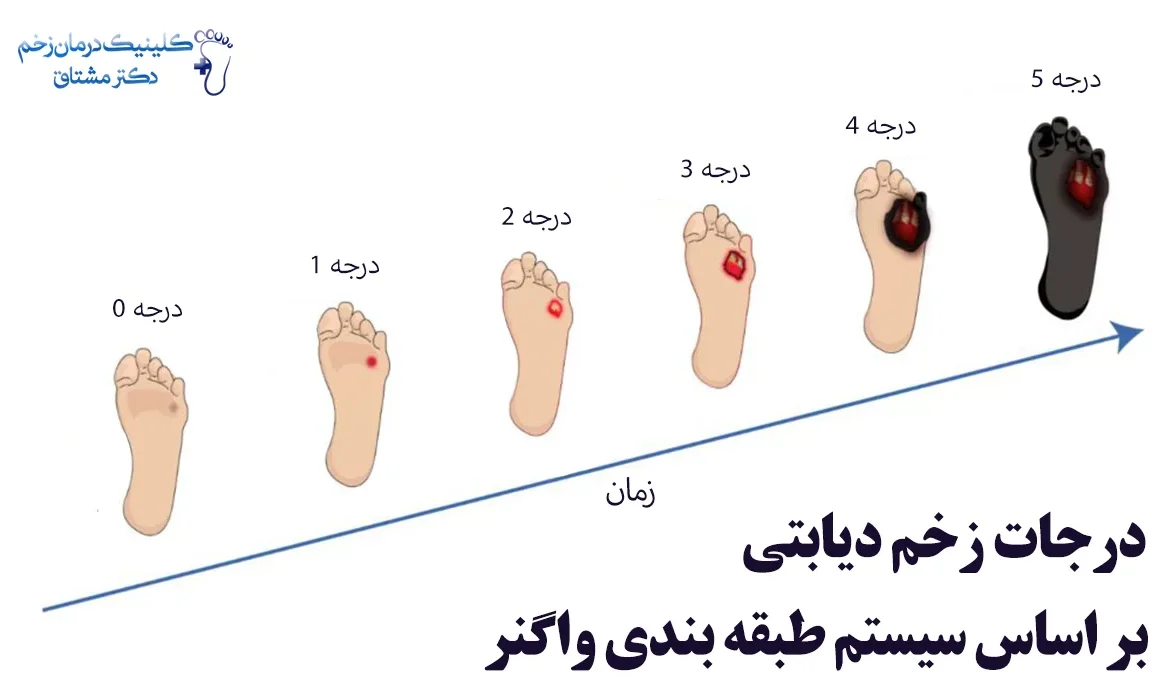
درجات زخم دیابتی بر اساس سیستم واگنر
سیستم واگنر رایج ترین و پرکاربردترین مقیاس طبقه بندی زخم است. در این تقسیم بندی زخم از نظر عمق و وجود گانگرن در درجات مختلف قرار می گیرد:
- زخم درجه ۰ : پوست سالم است، اما ممکن است ناهنجاری هایی وجود داشته باشد.
- زخم درجه ۱ : زخم باز وجود دارد که لایه سطحی پوست را درگیر کرده است.
- زخم درجه ۲ : در این مرحله زخم عمیق تر شده و ممکن است به تاندون ها و مفاصل رسیده باشد.
- زخم درجه ۳ : عمق زخم بسیار زیاد است و با آبسه یا عفونت استخوان (استئومیلیت) همراه است.
- زخم درجه ۴ : گانگرن موضعی در انگشتان یا بخشی از پا وجود دارد.
- زخم درجه ۵ : شدید ترین مرحله زخم دیابتی که شامل گانگرن گسترده است که تمام پا را درگیر کرده و خطر قطع عضو وجود دارد.
سیستم دانشگاه تگزاس
این سیستم طبقه بندی زخم دیابتی رواج کمتری دارد، اما در مواردی برای محققان و درمانگران مورد استفاده قرار می گیرد. در این سیستم علاوه بر عمق زخم، وجود عفونت و ایسکمی (کاهش جریان) خون هم بررسی می شود. بر این اساس زخم ها به چهار دسته تقسیم می شوند:
- درجه ۰ : زخمی وجود ندارد، اما بیمار در معرض آن قرار دارد، مثل زمانی که به نوروپاتی یا دفورمیتی دچار است.
- درجه ۱ : زخم سطحی مشاهده می شود اما به بافت ها نرسیده و عمقی نیست.
- درجه ۲ : عمق زخم شدت یافته و ممکن است به تاندون ها و کپسول مفاصل رسیده باشد.
- درجه ۳ : زخم عمیق بوده و به استخوان رسیده است.
در سیستم طبقه بندی دانشگاه تگزاس هر یک از مراحل گفته شده خود به چهار گروه A,B,C,D تقسیم می شود که به ترتیب نشان دهنده عدم وجود عفونت و ایسکمی تا رسیدن به عفونت و ایسکمی شدید است.
سیستم طبقه بندی زخم PEDIS
سیستم ارزیابی پیچیده تر است و برای محققان و پزشکان مورد استفاده قرار می گیرد. این سیستم که توسط انجمن بین المللی زخم پا توصیه شده، شامل بررسی پنج معیار است:
- خونرسانی به پا (Perfusion)
- وسعت و عمق زخم(Extant)
- وجود بیماری های زمینه ای مانند نوروپاتی (Disease)
- عفونت زخم(Infection)
- وضعیت حس در پا (Sensation)
این موارد که PEDIS مخفف آن هاست، خود بر اساس شدت به چهار دسته تقسیم می شوند که با ترکیب آن با معیار های گفته شده، وضعیت زخم به شکل دقیق تری مشخص می شود.
اهمیت سیستم طبقه بندی زخم دیابتی
سیستم های طبقه بندی زخم برای شناسایی دقیق زخم و سپس ارائه برنامه درمانی بسیار مهم اند. اهمیت این موضوع در مسائل زیر است :
- ارزیابی دقیق : پزشکان با سیستم های طبقه بندی می توانند شدت و ویژگی های زخم را تشخیص دهند که لازمه شروع کار است.
- برنامه درمان : جهت ارائه برنامه درمانی از سیستم های طبقه بندی زخم استفاده می کنند تا شدت و زمان مورد انتظار درمان مشخص شود.
- پیش بینی عوارض : پیامد ها و عوارضی که ممکن است به وجود آیند بر اساس تقسیم بندی ها پیش بینی می شوند، بنابراین سعی می شود تا جای ممکن از بروز آن ها جلوگیری شده یا آمادگی لازم برای وقوع را داشت.
- ارتباط مؤثر تیم درمان : تیم درمان می توانند با استفاده از این سیستم های استاندارد، همکاری مؤٍثر تر و بهتری با یکدیگر در زمینه درمان زخم دیابتی داشته باشند.
- پژوهش و آموزش : سیستم های طبقه بندی به پزشکان و محققان کمک می کنند در زمینه پژوهش ها و آموزش های پزشکی نیز از آن ها استفاده کنند تا اطلاعات و روش های درمانی جدیدتری ارائه شود.
بررسی روش های درمان زخم پای دیابتی
درمان های دارویی
مرحله ای از درمان زخم پای دیابتی تقریبا برای همه بیماران، دارودرمانی است. این خود شامل داروهای آنتی بیوتیک برای جلوگیری یا کنترل عفونت، داروهای مسکن برای تسکین درد و در مواردی داروهایی برای کمک به جریان خون بهتر است.
اگر زخم پای دیابتی شما دچار عفونت شود، به تجویز متخصص زخم، ممکن است نیاز به مصرف آنتی بیوتیک خوراکی داشته باشید. آنتی بیوتیک وظیفه مبارزه با باکتری ها را دارد. مدت زمانی که به مصرف دارو نیاز دارید بر اساس میزان عفونت، متفاوت است.
در صورتی که عفونت به بافت ها و استخوان های اطراف زخم سرایت کرده باشد، پزشک ممکن است آنتی بیوتیک به صورت تزریق وریدی را تجویز کند. آنتی بیوتیک از طریق تزریق وریدی وارد جریان خون شده و به بدن کمک می کند سریع تر با عفونت مبارزه کند.
نکات مهم در مورد دارودرمانی
- داروها را حتما طبق دستور پزشک تهیه و استفاده کنید.
- مصرف خودسرانه آنتی بیوتیک ها می تواند موجب مقاوم شدن باکتری ها به درمان شود و مراحل را پیچیده تر کند.
- اگر می خواهید داروی دیگری مصرف کنید، با پزشک خود مشورت کنید تا داروها با یکدیگر تداخلی نداشته باشند.
- کامل کردن دوره درمان و مصرف به موقع آنتی بیوتیک ها در درمان اهمیت زیادی دارد.
- انسولین یا دیگر داروهای مربوط به کنترل قند خون را نیز در موعد مقرر مصرف کنید.
مراقبت و تمیز کردن زخم پای دیابتی
یک مرحله دیگر از پروسه درمان زخم پای دیابتی، مراقبت از زخم و تمیزنگه داشتن آن است.
زمانی که به بیماری دیابت مبتلا هستید، درمان زخم پای دیابتی و مراقبت از زخم بسیار مهم است. در افراد دیابتی، حتی زخم های کوچک اگر به درستی درمان نشوند، می تواند به زخم های جدی و در نهایت منجر به آمپوتاسیون ( قطع عضو ) شود.
این گام های ساده می تواند از بروز مشکلات جدی در افراد دیابتی، پیش گیری کند.
متخصص زخم شما، ناحیه زخم شده را تمیز و ضدعفونی می کند، همچنین بافت مرده و باکتری های اطراف و روی زخم را حذف می کند. زمانی که زخم پای دیابتی تمیز می شود، برای پیشرفت روند بهبود زخم و استریل ماندن زخم از پانسمان نوین بر روی زخم استفاده می شود.
توجه داشته باشید که مراقبت از زخم دیابتی، باید به طور روزانه تا زمان بهبود کامل زخم، صورت گیرد. زخم پا در افراد مبتلا به بیماری دیابت و بیماری های شریان که اندام های پایینی آن ها را تحت تاثیر قرار می دهد، اغلب به آرامی بهبود پیدا می کند. بنابراین ممکن است مدت زمان درمان زخم پا، هفته ها یا ماه ها به طول بیانجامد.
درمان زخم پای دیابتی با پانسمان های نوین
در سالهای گذشته پانسمان های نوین تحولی عظیم در روند درمان زخم ها، بخصوص زخم های مزمن مثل زخم پای دیابتی به وجود آورده اند. این پانسمان ها دارای ویژگی های منحصر به فرد هستند که بستر زخم را مدیریت کرده، علائم را کاهش داده و در مواردی مستقیما خاصیت درمانی هم دارند.
پانسمان زخم بخشی از مدیریت زخم پای دیابتی است. در حالت ایده آل، پانسمان ها باید علائم را کاهش دهند، از زخم محفاظت کنند و بهبود زخم را سرعت بخشند. هیچ کدام از پانسمان ها تمام نیازها را بطور یکجا فراهم نمی آورند. با این حال، هر دسته از پانسمان ویژگی های خاصی دارد که به انتخاب کمک می کند.
چند مورد از پانسمان هایی که در درمان زخم پای دیابتی مورد استفاده قرار می گیرند را بررسی می کنیم.
پانسمان فیلم پلی اورتان
فیلم ها با چسب (پانسمان ضد آب) پوشش داده شده و راحت هستند. فیلم هایی که قابلیت نفوذ بخار را دارند با اجازه دادن به انتشار گازها و بخار آب، سبب حفظ محیط مرطوب برای کمک به درمان زخم می شوند. شفافیت آنها امکان نظارت بر زخم را بدون حذف پانسمان فراهم می آورد، اما امکان ناراحتی پوست اطراف آن وجود دارد. فیلم های پلی اورتان را می توان برای زخم های با ترشحات کم استفاده کرد.
پانسمان فوم پلی اورتان
این پانسمان قدرت جذب بالایی دارد، بدون چسب بوده و دارای لایه پشتی با قابلیت نیمه نفوذی است که به رطوبت اجازه خروج می دهد. پانسمان فوم پلی اورتان با ایجاد یک محیط مرطوب، سبب نرم شدن پوست مرده شده و بستری مناسب برای بهبود زخم فراهم می آورد. با وجود این محیط پوست مرده روی زخم بدون درد و به راحتی می تواند برداشته شوند.
فوم پلی اورتان همچنین پس از استفاده از آنتی بیوتیک های موضعی مانند مترونیدازول یا هیدروژل به عنوان پوشش خارجی استفاده می شود. فوم های پلی اورتان به طور گسترده ای برای درمان زخم های پای دیابتی مورد استفاده قرار می گیرند و قادر به جذب ترشحات کم تا بسیار زیادند، در نتیجه مشکلات حذف بافت مرده را کاهش داده و به بهبود زخم کمک می کند.
پانسمان هیدروژل
هیدروژل پانسمان، پلیمرهای کربوکسی متیل سلولز و آب (۹۶٪) تشکیل شده است. اصطلاح هیدروژل به این معنی است که مواد تشکیل دهنده از مقدار زیادی آب تشکیل یافته اند. هیدروژل ها به منظور مرطوب نگه داشتن بافت مرده زخم، به زخم مایعات اضافه می کند و فرایند اتولیز که بافت های مرده را خود سلول ها هضم می کنند را افزایش می دهد و در واقع با هیدراته کردن زخم سبب دبریدمان زخم می شوند
. این پانسمان بهترین انتخاب برای درمان زخم های خشک با بافت مرده است و هیدروژل ۵۰٪ سریع تر از از پانسمان های مرطوب به خشک دبریدمان انجام می دهد و مقرون به صرفه تر است. هیدرات های هیدروژل، زخم را خنک می کنند و اثر ضد درد دارند.
پانسمان هیدروکلوئید
این پانسمان ترکیبی از پلیمرهایی مانند ژلاتین، پکتین و سلولز است که یک پانسمان ضد چسبندگی را تشکیل می دهند. ترشحات تولید شده توسط زخم به پانسمان جذب شده و ژلی را تشکیل می دهند. پانسمان هیدروکلوئیدی قادر به جذب سطوح پایین و متوسط ترشحات می باشد و می تواند در روند دبریدمان اتولیز برای زخم هایی با بافت خشک و مرده استفاده شود. از پانسمان های هیدروکلوئیدی نباید برای درمان زخم های کف پا استفاده کرد، زیرا پوست کف پا مستعد آسیب دیدگی است.
علاوه بر این، نشان داده شده است که هیدروکلوئید ها فاکتورهای رشد را زیر پانسمان حفظ می کنند و همچنین سبب ترویج گرانولیزاسیون و اپیتلیالیزاسیون می شوند. pH پایین ایجاد شده توسط هیدروکلوئید برای درمان زخم های آلوده به گونه های سودومونا موثر است
پانسمان آلژینات
از دیگر پانسمان های نوین،پانسمان آلژینات قابلیت است که جذب بالایی دارد و در دو فرم موجود است. آلژینات کلسیم و آلژینات سدیم کلسیم. انتخاب پانسمان آلژینات معمولا برای مدیریت ترشحات زخم است، زیرا این پانسمان ادعا می کند که ۱۵ تا ۲۰ برابر وزن خود را می توانند جذب کنند. آلژینات هنگامی که با سطح زخم تماس می گیرد، ژلی را تشکیل می دهد. از این پانسمان می توان برای گرانولیزاسیون و اپیتلیالیزاسیون زخم استفاده نمود.
پانسمان نقره
این پانسمان ها حاوی یون نقره هستند که برای زخم های عفونی کاربرد دارند. نقره به دلیل خاصیت ضد میکروبی قوی که دارد از دیرباز برای درمان عفونت ها به کار می رفته است. پانسمان های نقره هم امروزه به اشکال مختلفی تولید می شوند که می توانند برای زخم های عفونی مورد استفاده قرار بگیرند.
پانسمان آغشته به عسل
پانسمان های عسل برای خواص ضد میکروبی و ضد التهابیشان پیشنهاد می شوند، این پانسمان ها را می توان برای زخم های حاد یا مزمن استفاده کرد. خواص ضد میکروبی عسل در آزمایشگاه ثابت شده است، با این حال، شواهد بالینی کمی دال بر این موضوع مخصوصا در مقایسه با پانسمان ضد میکروبی نقره وجود دارد.
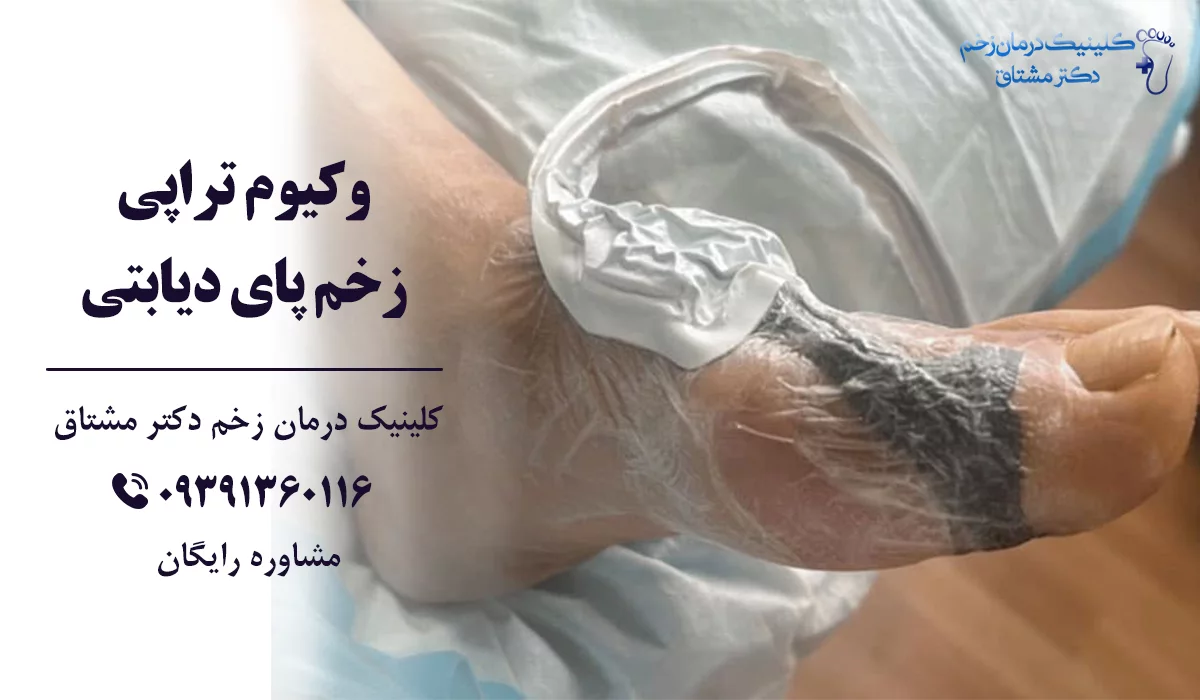
وکیوم تراپی زخم پای دیابتی
علاوه بر روش های گفته شده که درمان های مستقیمی برای زخم پای دیابتی بودند، روش های درمانی دیگری هم وجود دارند که به عنوان درمان های مکمل یا ترکیبی شناخته می شوند. یکی از مؤثرترین آن ها وکیوم تراپی زخم است.
وکیوم تراپی یا درمان با فشار منفی، روشی است که در آن از یک سیستم برای ایجاد فشار منفی بر زخم استفاده می شود. فشار منفی و مکش ایجاد شده موجب بهبود جریان خون در اطراف زخم می شود که برای زخم هایی که بهبود کند است بسیار مؤثر است. هم چنین با وکیوم انجام شده ترشحات و ضایعات زخم هم برداشته می شوند و این بستر زخم را تمیزمی کند. با تمیز تر شدن بستر زخم و کمک به گردش خون بهتر، ترمیم بافت نیز تحریک می شود.
وکیوم تراپی با استفاده از دستگاه وکیوم انجام می شود و شامل برخی تجهیزات دیگر چون مخزن، لوله اتصال و پانسمان فوم است. روند وکیوم بر اساس شدت و عمق زخم ممشخص می شود.
یکی از مزایای وکیوم تراپی زخم این است که می تواند توسط تیم های درمانی در محل سکونت بیمار هم انجام شود.
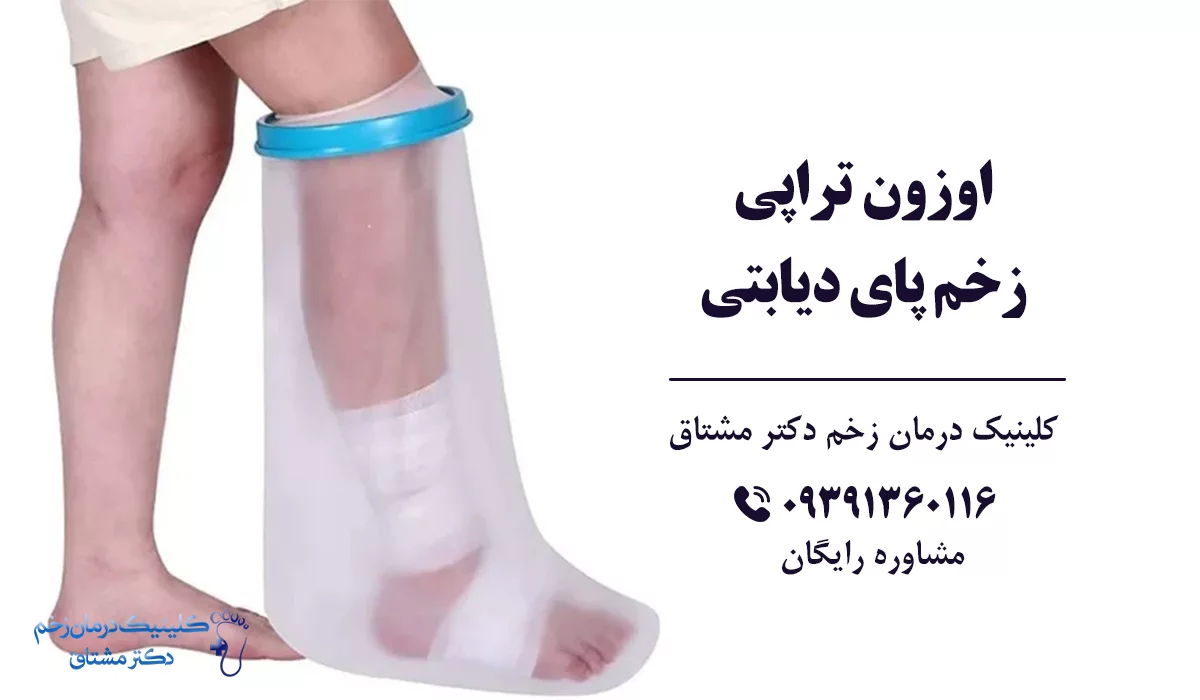
اوزون تراپی زخم پای دیابتی
یک روش نوین دیگر، استفاده از گاز اوزون برای درمان زخم است.
در این روش درمانی، بیمار بر روی یک تخت راحت دراز کشیده و ناحیه زخم شده که اغلب در پاها رخ می دهد، در یک محفظه شفاف قرار می گیرد. این محفظه به یک دستگاه متصل است که می تواند فضای داخل محفظه با گاز اوزون پر کند. تنفس اکسیژن خالص می تواند مقدار اکسیژن را در جریان خون تا ۱۰ برابر افزایش دهد. در این حالت خون غنی از اکسیژن شده و می تواند به طور قابل توجهی به بهبود زخم پای دیابتی با تحریک عوامل رشد و سلول های بنیادی، کمک کند.
درمان زخم دیابتی با اوزون علاوه بر بهبود خون رسانی و اکسیژن رسانی به زخم، موجب ضد عفونی شدن زخم هم می شود. اوزون خاصیت ضدغفونی کنندگی دارد و می تواند ویروس ها و باکتری های موجود در زخم را از بین ببرد. این ویژگی سبب می شود برای درمان زخم های عفونی مناسب باشد.
برای گرفتن بهترین نتیجه و درمان کامل زخم ممکن است بیمار به چندین جلسه درمان اوزون تراپی نیاز داشته باشد. تعداد جلسات اوزون تراپی توسط متخصص زخم دیابت، تعیین می شود. هر جلسه از اوزون تراپی می تواند تا دو ساعت به طول انجامد.
درمان زخم پای دیابتی با سلول های بنیادی
روش جدید و پیشرفته دیگر، درمان با سلول های بنیادی است که می تواند باعث بهبود زخم پای دیابتی شود.
سلول های بنیادی سلول هایی هستند که می توانند به انواع دیگر سلول ها تبدیل شوند و خود را تجدید کنند. با رساندن این سلول ها به محل زخم می توان آن ها را با سلول های از بین رفته جایگزین کرد.
دنیای پزشکی همواره در تلاش است تا راه حل هایی برای درمان زخم پای دیابتی که یکی از مسائل پرخطر برای افراد مبتلا به بیماری دیابت است، ارائه دهد. تلاش های محققین و پیشرفت علم همواره منجر به اکتاشافات و پیشرفت های جدید شده است. اخیرا یک جراح زخم در تگزاس تاکید کرد که استفاده از سلول های بنیادی برای درمان زخم های دیابتی به ویژه زخم پای دیابتی بسیار موثر است.
اطلاعات بیشتر در مورد سلول تراپی
افراد مبتلا به دیابت اغلب با بهبود زخم دچار مشکل می شوند، زیرا عوارض ناشی از آسیب اعصاب و اختلالات گردش خون مانند نوروپاتی محیطی و انسداد شریانی محیطی، مانع درمان زخم پا می شوند. درمان چنین زخم های مزمنی به طور کلی شامل حذف بافت نکروزه و کنترل عفونت می شود، علاوه بر این موارد سلول تراپی می تواند به عنوان یک روش موثر، توانایی بدن برای درمان زخم را بهبود بخشد.
با وجود مزایای بالقوه سلول تراپی برای بیماران مبتلا به دیابت، بسیاری از افراد در مورد استفاده از این فناوری پیشرفته پزشکی نگرانی هایی دارند. به عنوان مثال، این درمان همواره با خطر بیماری که ممکن است از طریق سلول تراپی منتقل شود همراه است.
علاوه بر این، این احتمال وجود دارد که بدن گیرنده، سلول های بنیادی را رد کند و این روش درمانی پر هزینه، بی اثر بماند. به عنوان یک راه حل، مصرف بعضی از داروها می توانند بدن را به پذیرفتن سلول های بنیادی ترغیب کنند، هرچند این داروها ممکن است موجب ضعف سیستم ایمنی بدن شوند.
درمان زخم با پلاسمای غنی از پلاکت (PRP)
این روش درمانی نیز در سال های اخیر مورد توجه زیادی قرار گرفته است، به ویژه برای درمان زخم خهای مزمن و دیابتی. پلاسمای غنی از پلاکت، نوعی فرآورده خونی است که از خون خود بیمار تهیه می شود. طی این روش، از بیمار خون گرفته می شود و با استفاده از تجهیزات پیشرفته و سانترفیوژ خون، پلاسمای غنی شده از پلاکت، که دارای فاکتورهای رشد فراوان است از خون جدا می شود. سپس این فرآورده به محل زخم تزریق می شود، که به دنبال خود کاهش درد و التهاب، کمک به تسریع روند بهبود زخم، تقویت سیستم ایمنی و تشکیل بافت گرانوله را به وجود می آورد.
روش درمان جراحی زخم پای دیابتی
در درمان زخم پای دیابتی تا جای ممکن سعی می شود از روش های غیرتهاجمی استفاده شود، اما در شرایطی ممکن است نیاز به جراحی باشد. اگر عامل یا عواملی جریان خون و ترمیم زخم را مختل کرده اند و با روش های دیگر برطرف نمی شوند، به جراحی نیاز است. هم چنین در مورد زخم هایی که شرایط اضطراری تری دارند و زمان درمان اهمیت بیشتری دارد هم ممکن است پزشک جراحی را تجویز کند.
نحوه جراحی زخم پای دیابتی بسته به شدت و محل آن می تواند متفاوت باشد. زمانی که به کلینیک زخم مراجعه کنید، پزشک معالج با توجه به شدت زخم یکی از روش های زیر را برای جراحی، اجرا می کند:
اگر زخم کوچک باشد:
زمانی که زخم پا در فرد کوچک باشد، پزشک به روش جراحی، بافت های مرده زخم را حذف می کند. سپس با استفاده از پانسمان های نوین، محل زخم را پانسمان می کند. تعویض پانسمان ممکن است تا چندین هفته و تا زمان بهبود زخم ادامه یابد. با استفاده از پانسمان نوین، بافت جدید در محل زخم تشکیل می شود و در پی آن به مرور زخم پای فرد بسته شده و ترمیم می شود.
اگر زخم بزرگ باشد:
ممکن است در برخی از حالات زخم پا بزرگ باشد و یا وضعیت عروقی در پای فرد مختل بوده و جریان خون به این قسمت کاملا قطع شده باشد.
در چنین زخم هایی عفونت و حتی گانگرن پدید آمده است که نیاز به برداشته شدن دارد.
بافت مرده یا چرک و ترشحات در زخم باید برداشته شوند و جراحی یا به این دلیل صورت می گیرد، یا برای برداشتن بخشی از بافت که به طور کلی مورد مورد آسیب و مرگ سلولی قرار گرفته است.
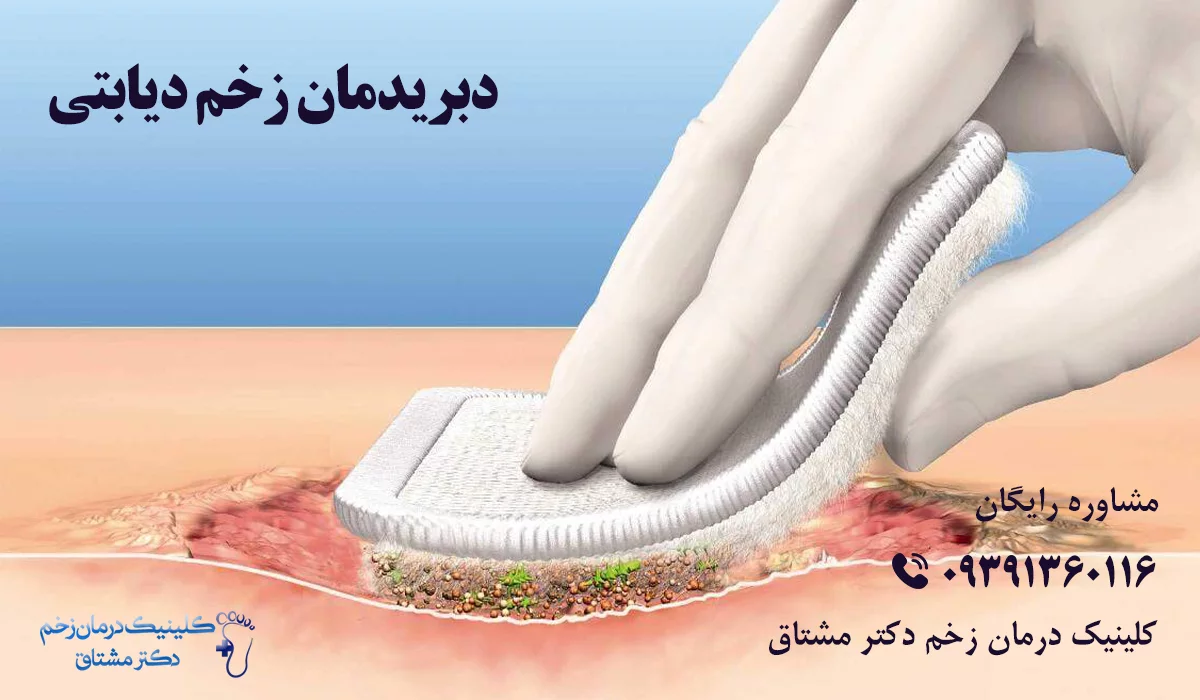
دبریدمان زخم پای دیابتی
حذف و برداشتن بافت مرده، آسیب دیده و یا عفونی از زخم، دبریدمان است. در شرایطی که بافت مرده یا آسیب دیده بر روی زخم وجود داشته باشند، بافت جدید نمی تواند رشد کند و زخم ترمیم شود. در واقع بافت مرده مانع از رسیدن اکسیژن و مواد مغذی به زخم می شود و محیطی مناسب برای رشد باکتری هاست. بنابراین به منظور جلوگیری از گسترش عفونت و کمک به روند بهبود زخم دبریدمان به روش های مختلف انجام می شود.
دبریدمان یکی از مهم ترین تکنیک های آماده سازی بستر زخم شناخته است. به غیر از حذف تمام بافت های غیر زنده، دبریدمان زخم باعث آزادسازی عوامل رشدی می شود که موجب بهبود زخم پیشرفته تر می شوند.
در حالت ایده آل، در درمان زخم پای دیابتی از دست رفتن بافت باید به حداقل برسد، عملکرد پا به صورت بهینه باید حفظ شود و از ناهنجاری هایی که ممکن است به زخم های مجدد منجر شود جلوگیری شود. درمان بهینه باید پتانسیل باز کردن مجدد عروق (Revascularization) را برای اطمینان از بهبود تشخیص دهد. تجربه جراح در این زمینه و پشتیبانی جراحی عروق برای دستیابی به نتایج مطلوب مهم است.
انواع دبریدمان زخم
در حال حاضر، روش هایی دبریدمانی که به طور گسترده مورد استفاده قرار می گیرند عبارتند از: جراحی (شارپ)، اتولتیک، شیمیایی، مکانیکی و بیولوژیکی. روش های اتولتیک، شیمیایی و جراحی به طور عمده بافت مرده را حذف می کنند (دبریدمان انتخابی)، در حالیکه روش های مکانیکی، هر دو بافت مرده و زنده را حذف می کنند (دبریدمان غیر انتخابی).
دبریدمان شارپ
تکنیک دبریدمان شارپ یا دبریدمان با جراحی کارآمدترین نوع دبریدمان است و معمولا هنگامی استفاده می شود که زخم دارای مقدار قابل توجهی بافت مرده یا عفونی باشد. تکنیک شارپ با استفاده از ابزار جراحی انجام می شود. دبریدمان شارپ به نفع پزشک است، زیرا می تواند اندازه و شدت زخم را ارزیابی کند. دبریدمان شارپ به عنوان استاندارد طلایی برای دبریدمان زخم های پای دیابتی در نظر گرفته شده است. علاوه بر این، در صورتی که بافت مشکوک به عفونت عمقی یا استئومیلیت باشد، پزشک با استفاده از این تکنیک می تواند بافت را بررسی نماید.
روند انجام دبریدمان شارپ
با استفاده از یک تیغه جراحی که می توان بافت های مرده برداشته می شوند تا به بستر زخم سالم دارای خونریزی رسید. تنها پزشکان که آموزش های لازم را دیده اند و قادر به انجام دبریدمان با خیال راحت و با کمترین آسیب به بافت های زنده می باشند، باید روش شارپ را انجام دهند. دبریدمان شارپ می تواند در کلنیک زخم با اعمال بی حسی انجام شود. با این حال، اگر دبریدمان گسترده باشد بی حسی پا تاثیری ندارد و دبریدمان شارپ باید در اتاق عمل تحت بیهوشی مناسب و در شرایط استریل انجام شود. در نهایت، در مواردی که عفونت عملکردهای پا را از بین ببرد یا اگر عفونت زندگی بیمار را تهدید می کند، قطع عضو ممکن است لازم باشد تا عفونت سریعا کنترل شده و از عواقب بعدی جلوگیری شود.
دبریدمان آنزیمی
روش دبریدمان آنزیمی شامل استفاده از عوامل موضعی است که بافت را از طریق آنزیم های پروتئولیتیک مانند پاپائین، کلاژناز، فیبرینولیزین DNase، پاپائین اوره، استرپتوکیناز استرپتودورناز و تریپسین تخریب می کنند. این عوامل معمولا یک بار در روز بر روی زخم قرار می گیرند و پس از آن با یک پانسمان مناسب پوشانده می شود. مطالعات درمورد اثربخشی بالینی این عوامل نتایج متفاوتی را گزارش داده اند.
در حالی که تعداد آزمایشات بالینی با نمونه بزرگ تا امروز زیاد نیست، به نظر می رسد که استفاده از این عوامل منجر به افزودن مزایای بیشتر نسبت به درمان های استاندارد نمی شود. بنابراین، استفاده از آنها محدود بوده و به طور کلی برای به آرامی نرم شدن پوست زخم ها بزرگ در اندام های حساس و در زخم هایی با پرفیوژن شریانی حاشیه ای استفاده می شود. پوست زخم ها را می توان با استفاده از تیغه های جراحی برای افزایش کارآیی این عوامل کنار زد. اشکال اولیه برای استفاده از این عامل ها روند طولانی و هزینه بالای آنها است.
دبریدمان مکانیکی
دبریدمان مکانیکی به آرامی پوسته ی ضخیم روی زخم را نرم کرده و آن را از روی بستر زخم از بین می برد. ساده ترین روش انجام دبریدمان مکانیکی استفاده از گاز سالین مرطوب به خشک است. پانسمان مرطوب روی زخم اعمال شده و به پانسمان اجازه خشک شدن داده می شود، در حین خشک شدن گاز بافت های مرده نیز به گاز می چسبند. با برداشتن گاز به طور مکانیکی دبریدمان زخم انجام می شود. اگر چه این یک روش ارزان و نسبتا ساده است، اما ممکن است هر دو بافت زنده و مرده را حذف نماید که باعث ایجاد درد در پا می شود؛ بنابراین، از این روش معمولا در درمان زخم های بزرگتر و با ترشحات زیاد استفاده می شود.
روش های ترکیبی
به تازگی،استفاده از هر دو روش سنتی و جدید برای دبریدمان زخم گزارش شده است. بازگشت دبریدمان با استفاده از ماگوت تراپی برای حدف بافت های مرده، کاهش میزان باکتری های زخم و تحریک بهبود زخم باعث شده که دوباره محبوبیتش را برای درمان زخم های مزمن به دست آورد. چندین آزمایش بالینی اخیر تاثیر ماگوت تراپی را برای درمان زخم های دیابتی و بستری که به درمان های معمول جواب نمی دهند نشان داده اند. ماگوت تراپی دبریدمان انتخابی است یعنی به بافت سالم آسیبی وارد نمی شود. همچنین جدیدا از روش مه فراصوت کم انرژی برای دبریدمان زخم های دیابتی استفاده می شود که نیاز به تحقیق و مطالعه بیشتر دارد.
پیشگیری از زخم پای دیابتی
جلوگیری از به وجود آمدن زخم پای دیابتی اهمیت بسیار زیادی دارد، چرا که حتی با درمان زخم پای دیابتی هم همچنان احتمال مشکلات و عوارض بعدی وجود دارد. ضمن این که درمان نیازمند پیگیری، تحمل زخم و تحمیل هزینه های مختص به خود است. افراد دیابتی با رعایت نکاتی ساده در زندگی روزمره خود می توانند از بروز زخم پای دیابتی جلوگیری کنند. از جمله مهم ترین موارد عبارتند از:
-
کنترل قند خون
- مهم ترین عامل در پیشگیری از بروز زخم دیابتی و عوارض بعدی آن، کنترل دقیق قند خون است. بدین منظور به طور مرتب طبق نظر پزشک خود قند خون را تست کنید.
- زمان و میزان قند خون را یادداشت کنید تا برنامه ای از قند خون خود داشته باشید.
- داروهای تجویز شده برای قند خون را طبق دستور پزشک مصرف کنید.
- با پیروی از یک سبک زندگی سالم شامل رژیم غذایی مناسب و تحرک کافی، می توانید قند خون خود را در محدوده هدف نگه دارید.
-
مراقبت از پاها
-
معاینه روزانه پاها :
بدین منظور روزانه پاهای خود را از نظر بریدگی، قرمزی، تاول، ترک خوردگی، تغییر رنگ یا سایر تغییرات بررسی کنید. می توانید برای قسمت هایی که به خوبی قابل مشاهده نیستند از یک آینه کمک بگیرید. در صورتی که هر گونه مشکل حتی جزئی دیدید، به پزشک مراجعه کنید.
-
شستشوی و تمیز نگه داشتن پاها :
روزانه پاهای خود را با آب ولرم و صابون بشویید تا تمیز بمانند. بخصوص در قسمت انگشتان پا. نکته مهم پس از شستشوی پاها این است که حتما باید با یک حوله تمیز به خوبی خشک شوند، چرا که رطوبت احتمال اصطکاک و زخم و تجمع باکتری های را افزایش می دهد. این بخصوص در مورد بین انگشتان پا مهم تر است، که باید به خوبی خشک شوند. خشک کردن را کامل اما با ملایمت انجام دهید.
-
مرطوب نگه داشتن پاها:
خشکی پاها که معمولا در قسمت پاشنه ایجاد می شود هم می تواند زمینه ای برای ترک و ایجاد زخم پا باشد. بنابراین باید رطوبت پاها را با استفاده از کرم و لوسیون های مرطوب حفظ کرد. اما از زدن کرم بین انگشتان پا خودداری کنید.
-
اصلاح ناخن ها:
ناخن های خود را به دقت و به موقع اصلاح کنید. ناخن های بلند می توانند موجب زخم های کوچک در انگشت مجاور شوند و بسیاری مواقع فرد بخاطر نوروپاتی متوجه آن نمی شود. هم چنین هنگام اصلاح ناخن مواظب باشید تا به پوست اطراف صدمه ای وارد نشود. از کوتاه کردن بیش از حد ناخن ها هم پرهیز کنید.
-
اجتناب از پابرهنه راه رفتن:
از راه رفتن پابرهنه حتی در خانه اجتناب کنید تا از به وجود آمدن آسیب جلوگیری شود. از دمپایی های طبی راحت و جلو باز در منزل استفاده کنید.
-
پوشیدن کفش مناسب:
حتما از کفش در سایز مناسب و استاندارد استفاده کنید. کفش باید طبی بوده و به خوبی از پاها محافظت کند. از پوشیدن کفش های تنگ، نوک تیز و پاشنه بلند خودداری کنید. همیشه کفش را به همراه جوراب بپوشید و پیش از پوشیدن کفش، داخل آن را از نظر وجود شیء خارجی بررسی کنید.
-
سبک زندگی سالم
افراد مبتلا به دیابت با داشتن یک سبک زندگی سالم می توانند بسیاری از عوارض از جمله زخم پای دیابتی را برطرف کرده یا کاهش دهند. از جمله اقدامان می توان اشاره کرد به:
- ترک سیگار و سایر دخانیات
- کنترل وزن
- انجام منظم ورزش با مشورت با پزشک
- مراجعه منظم به پزشک و پیگیری وضعیت پاها
راه های دیگر برای مراقبت از پا
استفاده از کفش دیابتی
بیمارانی که مبتلا به زخم پای دیابتی هستند برای تسکین فشار بر روی زخم و کمک به درمان زخم پای دیابتی خود، باید از کفش های دیابتیک استفاده کنند.
پوشش داخلی کفش دیابتی به توزیع متعادل وزن بدنتان بر روی استخوان ها و مفاصل پا در هنگام پیاده روی کمک می کند. قسمت داخلی کفش دیابتی، محکم اما نرم بوده و ممکن است حاوی فوم یا ژل باشد. این فوم و ژل برای حفاظت از پا بوده و پیاده روی را برای بیماران دیابتی راحت تر می کند.
قسمت داخلی کفش دیابتی را می توان با استفاده از پدهای نرم و پهن پوشش داد، این کار به منظور احاطه کردن زخم و محافظت از آن است. به هنگام پوشیدن کفش و پیاده روی، این امر سبب کاهش فشار و محافظت از زخم به هنگام اصطحکاک خواهد شد. اضافه کردن این پدها می تواند فشار وزن بدن را از منطقه آسیب دیده کاهش دهد و به درمان زخم کمک کند.
استفاده از جوراب دیابتی
انواع مختلف جوراب برای افراد مبتلا به دیابت وجود دارد. به طور کلی، جوراب های دیابتی طراحی شده اند تا آسیب های پا را به حداقل برسانند و پا را خشک و گرم نگه دارند. پیدا کردن یک جفت جوراب مناسب به معنی انتخاب جورابی است که به بهترین وجه نیازهای شما را برآورده می کند.
در اینجا چند ویژگی جوراب های دیابتی وجود دارد:
- بدون دوخت و درز: جوراب با دوخت و درز می تواند روی پوست شما اصطکاک ایجاد کرده و باعث ایجاد زخم یا تاول شود. بیشتر جوراب های دیابتی بدون دوخت و درز ساخته می شوند.
- جذب رطوبت: خشک نگه داشتن پا برای جلوگیری از عفونت های پوستی مهم است.
- جنس با قابلیت تنفس: پارچه هایی که قابلیت تنفس دارند یعنی هوا را عبور می دهند به خشک ماندن پا کمک می کنند.
- گرم: دیابت می تواند عروق خونی را محدود کرده و گردش خون به پاها را کاهش دهد. پارچه هایی که پاهای شما را گرم نگه می دارند به بهبود گردش خون کمک می کنند.
- جای انگشت مربع شکل: جوراب های که بیش از حد باریک هستند می تواند به انگشتان پا فشار بیاورند و باعث ناراحتی شده و اجازه دهند رطوبت بین انگشتان پا به وجود آید..
- فیت و اندازه: بسیاری از جوراب های دیابتی با پا مطابقت پیدا می کنند. اینکار از مالش جوراب های شل به پوست و ایجاد صدمات جلوگیری می کند.
- پد: پد در جوراب برای پا کوسن ایجاد کرده و از پا در مقابل آسیب محافظت می کند.
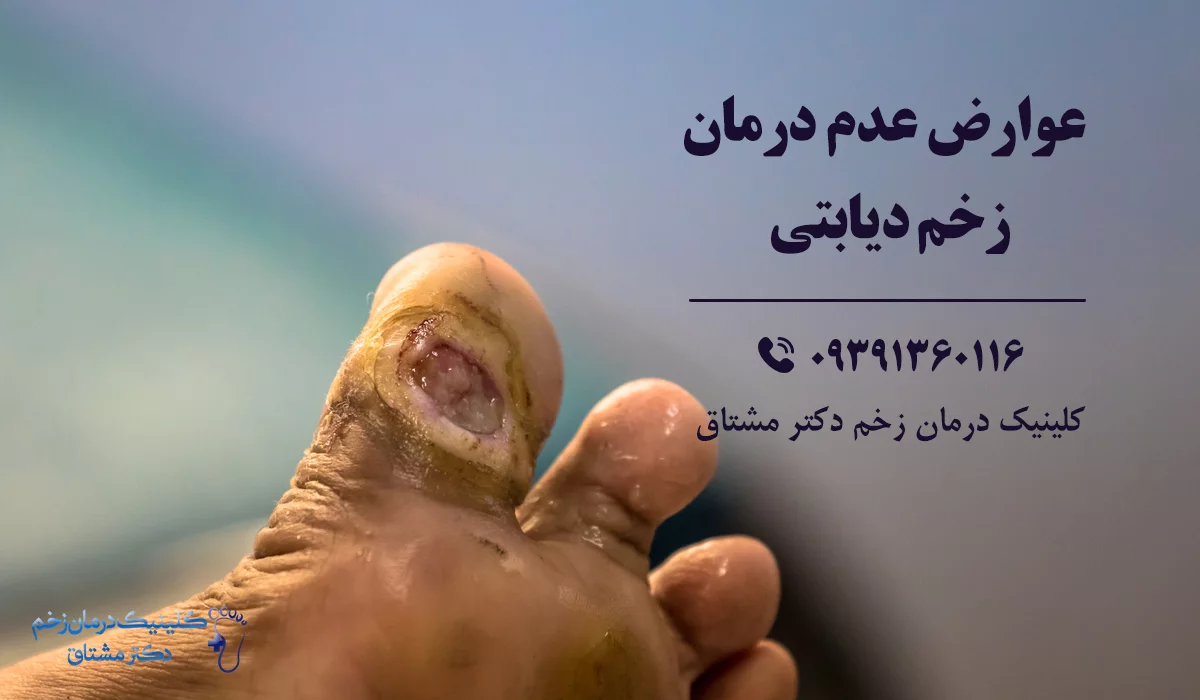
عوارض عدم درمان زخم پای دیابتی
عدم توجه به زخم ها و تحمل آن ها، درمان نامناسب و ناکافی و درمان های نصفه نیمه می تواند موجب عوارض جدی فراتر از درد و ناراحتی خود زخم ها شود. از جمله مهم ترین و جدی ترین آن ها موارد زیر است:
- عفونت گسترده : گسترش عفونت به بافت های دیگر و حتی استخوان ها
- عفونت خون : عفونت گسترده خود می تواند به خون راه پیدا کرده و منجر به سپسیس یا عفونت خون شود که وضعیت بسیار جدی و تهدید کننده زندگی است.
- تشدید زخم ها : با عدم درمان مناسب؛ زخم ها بزرگ و عمیق می شوند و امکان درمان کمتر می شود.
- گانگرن : بروز قانقاریا یا گانگرن از دیگر عوارض جدی عدم درمان به موقع و صحیح زخم است.
- قطع عضو : قطع عضو از عوارض بسیار جدیست که با گسترش گانگرن ممکن است نیاز شود، تا جان بیمار نجات داده شود.
- مشکلات حرکتی : ایجاد مشکلات حرکتی برای بیمار که خود می تواند منجر به اختلال در فعالیت های روزمره و به دنبال آن مشکلات روحی و روانی شود.
هزینه درمان زخم پای دیابتی
سوال رایج بسیاری از افراد که در اینترنت پرسیده می شود، هزینه درمان زخم پای دیابتی است.
نمی توان برای این سوال پاسخ دقیق و یکسانی داد چرا که هزینه های درمان به عوامل بسیار متعددی بستگی دارد. از جمله:
شدت زخم
- مرحله ای که زخم در آن قرار دارد
- شرایط جسمی بیمار مثل بیماری های همراه
- روش های درمانی مورد نیاز
- مواد مصرفی مثل پانسمان ها
- کلینیک یا بیمارستان مراجعه شده
- پوشش بیمه
بنابراین تیم درمانگر تنها در صورتی که فرد را معاینه کرده و برنامه های درمان را ارائه دهند می تواند هزینه های درمان را مشخص کنند.
در نظر داشته باشید که هرچه زودتر برای درمان اقدام کنید، هزینه های درمانی هم کمتر خواهد بود؛ چرا که نیاز به ویزیت، تهیه داروها و پانسمان ها، روش های کمکی و سایر خدمات کمتر می شود. عدم مراجعه به کلینیک های زخم و استفاده از روش های خانگی و غیراستاندارد به منظور صرفه جویی در هزینه، می تواند در ادامه هزینه های بسیار بیشتری را بر بیمار تحمیل کند، ضمن این که ممکن است عوارض جبران ناپذیر هم بروز کند.
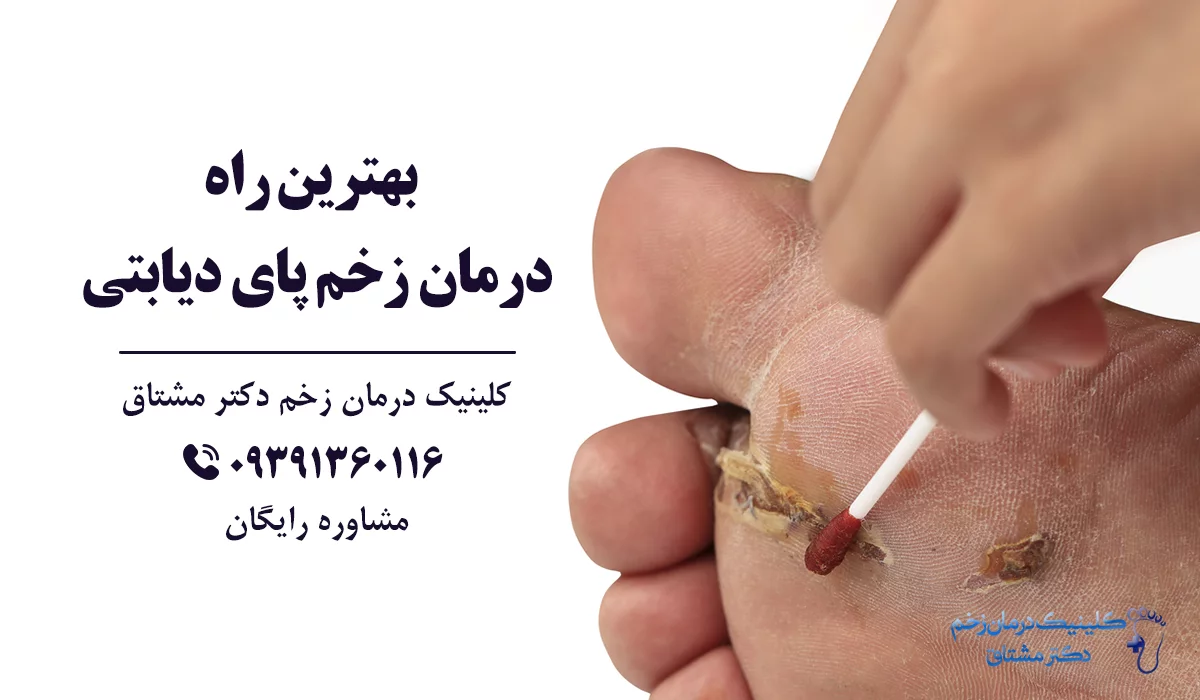
بهترین روش درمان زخم پای دیابتی چیست؟
روش های درمان زخم پای دیابتی به طور مختصر گفته و بررسی شد، اما کدام یک از این روش ها بهترین راه درمان است؟
در پاسخ به این پرسش نیز باید گفت جواب قطعی برای هیچ شخصی وجود ندارد، چرا که درمان برای هرکس بسته به شرایط وی انجام می شود.
اما می توان گفت که بهترین راه درمان زخم پای دیابتی، این است که به کلینیک های درمان زخم معتبر و مجهز مراجعه کنید که دارای تیم حرفه ای و پزشکان متخصص در زمینه زخم هستند و می توانند از ابتدا شما را در مسیر درست درمان زخم قرار دهند.







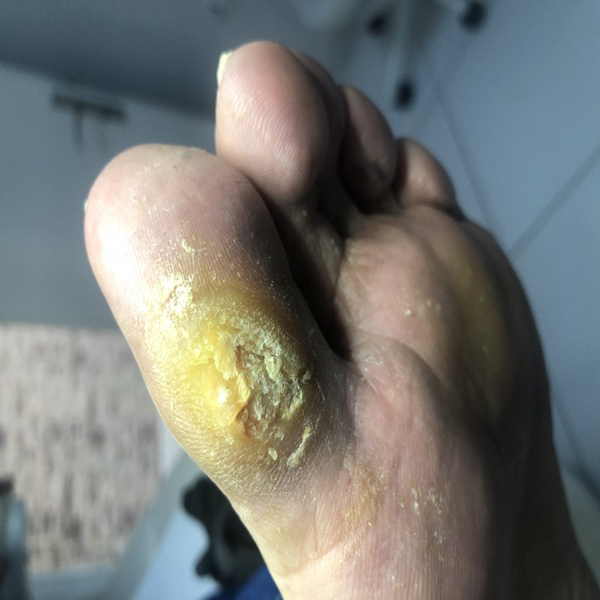
سلام دکتر مشتاق عزیز لازم دونستم بابت زحماتتون برای درمان زخم پای پدرم ازتون تشکر کنم. موفق و پاینده باشید
سلام.پدر بنده دیابتی هست و رگ های پایش را بالن زده و شصت پایش سیاه شده اگه بیارم درمانگاه شما هزینه تقریبی چقدر می شود؟
سلام دوست عزیز
هزینه های درمان زخم با توجه به نوع درمان و متفاوت است.
لطف بفرمایید با کلینیک تماس بگیرید و با عنوان کردن جزییات بتونیم اطلاعات دقیقی بهتون بدیم.
بسیار ممنونم