مراقبت و درمان زخم ها به منظور مراقبت و درمان نقایص بافتی که در قسمت های مختلف بدن رخ می دهد و درمان آنها دشوار است، انجام می شود.
زخم های حاد و مزمن چگونه تمایز می یابند؟
زخم ها را به دو قسمت تقسیم می کنیم: زخم های حاد و زخم های مزمن. زخم های حاد، زخم های ناشی از بریدگی، ساییدگی و سوختگی هستند که انتظار می رود در طی ۴-۳ هفته بهبود یابد. زخم های مزمن، زخم های ناشی از وابستگی به بستر، نارسایی عروق و دیابت هستند که درطی ۸-۶ هفته بهبود نمی یابند.
زخم های مزمن چگونه رخ می دهد؟
– در نتیجه یک ناراحتی مزمن – نارسایی قلبی، نارسایی کلیوی، و غیره.
– در نتیجه سوء تغذیه پیشرفته
– در نتیجه دیابت پیشرفته که بر سیستم عروقی و عصبی تاثیر می گذارد
– در نتیجه اختلالات گردش خون
– بستری طولانی مدت و قرار گرفتن در معرض فشار در نتیجه استفاده از صندلی چرخدار
– در نتیجه اختلال در بهبود بافت و خون رسانی پس از پرتودرمانی
انواع زخم های مزمن چیست؟
شایع ترین انواع زخم مزمن عبارتند از زخم بستر یعنی زخم های فشاری، پای دیابتی و زخم های واریسی.
زخم بستر چیست؟
در افراد وابسته به تخت و یا صندلی چرخدار به علت وزن بدن بر روی بافت نرم فشار وارد می شود. گردش خون بین این بافت ها وبرآمدگی استخوانی دچار اختلال شده و در نتیجه سبب آسیب رساندن به بافت ها می شود. هنگامی که این آسیب به یک سطح معینی برسد سبب ایجاد زخم بستر می شود. پیشرفت سن ، سوء تغذیه، مصرف ناکافی مایع ، چاقی، فشار خون بالا و بی اختیاری ادرار عوامل خطر برای توسعه زخم های فشاری است. اصطکاک زیاد ، افزایش دمای بدن و مرطوب شدن پوست باعث تسهیل در تشکیل زخم می شود.
زخم بستر چه زمانی رخ می دهد ؟
در حالت نشسته (در دنبالچه، در استخوان شانه، باسن، آرنج، پاشنه)
خوابیدن بر روی پشت (پشت سر، استخوان شانه، باسن، آرنج، دنبالچه، پاشنه پا، انگشتان پا)
خوابیدن بر روی شانه (در گوش ها، یک طرف شانه، یک طرف لگن، باسن، در زانو، دریک طرف مچ پا)
خوابیدن بر روی صورت (چهره، شانه، استخوان لگن، زانو، مچ دست(
مراحل زخم بستر:
چهار مرحله در تشکیل زخم های فشاری وجود دارد:
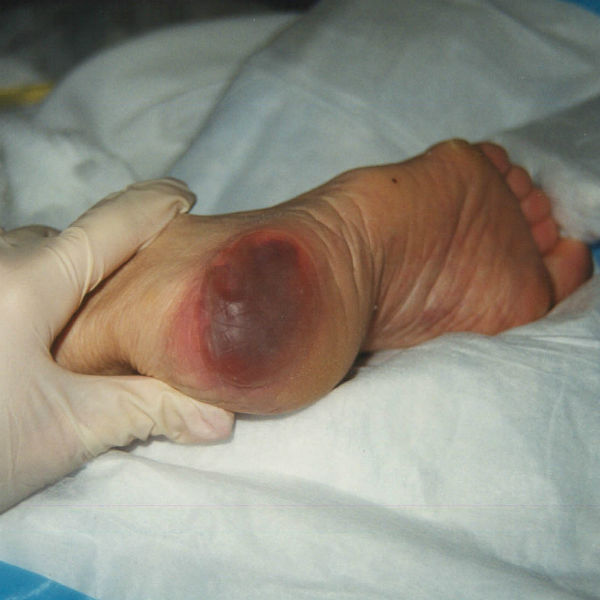
مرحله ۱: هنگامی که فشار اعمال می شود، قرمزی ناپدید نمی شود، فرد احساس درد می کند، اما یکپارچگی پوست به طور کامل از بین نرفته است.
مرحله ۲: اختلال و آسیب بافتی در سطح پوست یا لایه های بالایی پوست
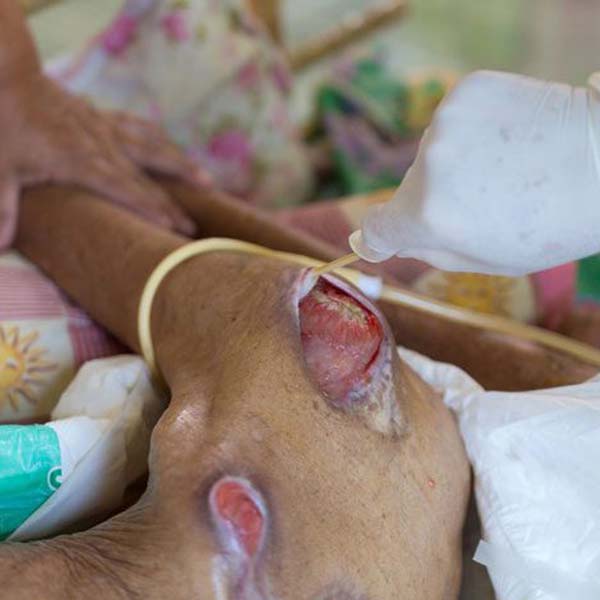
مرحله ۳: همه بافت ها از جمله بافت زیر جلدی تحت تاثیر قرار می گیرند و نکروز وجود دارد. زخم مانند دهانه عمیق در بافت های زیرین به نظر می رسد و فرد معمولا دردی احساس نمی کند.
مرحله ۴: همه لایه های پوست تحت تاثیر قرار می گیرند، آسیب به عضله و بافت استخوانی وجود دارد. زخم معمولا آلوده است، درد احساس نمی شود.
درمان زخم های تحت فشاری (زخم بستر) با توجه به مراحل:
مرحله ۱: اگر از تخت یا صندلی چرخدار استفاده می شود، توصیه می شود که کوسن صندلی چرخدار با یک تشک یا کوسن که می تواند فشار را توضیع و کاهش دهد، جایگزین شود. به همان شیوه، بیمار می تواند از تشک های مواج که به طور مداوم هوا را هدایت می کند استفاده کند. توجه به پوزیشن خوابیدن بیمار و تغییر موقعیت هر ۲ ساعت یک بار در طول روز، ، حفظ بهداشت بدن، کاهش رطوبت و بهبود رژیم غذایی بیمار مواردی است که باید به آنها توجه کرد.
۲ مرحله: ارزیابی دقیق زخم بسیار مهم است، زیرا در بسیاری از زخم های بستر، زخم ممکن است سطحی دیده شود، در حالی که ممکن است به بافت های عمیق پراکنده شود، یعنی به مرحله ۳ منتقل شود. در این مرحله فشار ناشی از زخم باید همانند مرحله اول حذف شود. با این حال، زخم باید از عفونت محافظت شود و به طور منظم پانسمان شود.
۳ مرحله: در این مرحله، در ابتدا، عفونت زخم بستر باید خاتمه یابد. استفاده از آنتی بیوتیک، حذف بافت مرده در اطراف زخم و پانسمان منظم با مواد مناسب ضروری است. از آنجا که زخم به تنهایی بسته می شود و درمان طولانی است ممکن است مداخله جراحی لازم باشد. در این مرحله، استفاده از رژیم غذایی حاوی پروتئین و انرژی بسیار مهم است.
مرحله ۴: درمان زخم مشابه مرحله ۳ است، اما از آنجا که بافت استخوانی نیز تحت تأثیر قرار می گیرد، ممکن است روش های جراحی برای حذف بافت های آسیب دیده و آلوده و تمیز کردن زخم مورد نیاز باشد.
چگونگی جلوگیری از زخم های تحت فشاری (زخم بستر)؟
عوامل مرتبط با بیمار مانند کاهش تحرک و عدم فعالیت، تغذیه نامناسب و ناکافی، بی اختیاری ادرار یا مدفوع و مصرف ناکافی مایع باید توسط یک متخصص کنترل شود. کنترل فشاری که در اثر نشستن یا دراز کشیدن پوست در معرض آن قرار می گیرد، مدیریت دمای اتاق و بدن، پوست نباید مرطوب باشد و قبل از جدی تر شدن عوارض، باید مراقبت های حرفه ای انجام شود.
مراقبت پرستاری از زخم های تحت فشاری (زخم بستر) :
ما از مقیاس پذیرفته شده بین المللی و امکانات تشخیص و درمان برای مراقبت و درمان زخم استفاده می کنیم. تغییرات و شواهد بصری این مقیاس ها در طول فرایند درمان به طور سیستماتیک گزارش شده و شامل افراد تحت درمان و خانواده آنها می باشند.
امروزه طیف گسترده ای از محصولات پانسمان در دسترس هستند، تیم ما بهترین محصول را برای مراقبت و درمان انتخاب می کنند.
زخم پای دیابتی چیست؟
دیابت یک بیماری مزمن است که در آن قند خون بالا ناشی از کمبود هورمون انسولین یا اختلال در عملکرد این هورمون است. اختلالات گردش خون می تواند سبب ایجاد زخم بر روی پا شود. علاوه بر این ممکن است در اثر عفونت و التهاب زخمی به وجود آید که عفونت زخم پای دیابتی نامیده می شود. عوامل خطر ابتلا به پای دیابتی عبارتند از پیشرفت سن ، چاقی، وجود زخم در پا از قبل، آسیب کلیه به علت دیابت و عفونت قارچی پا و ناخن.
Source: www.ailedenbiri.com




دیدگاهی یافت نشد