هدف اول در درمان زخم های پای دیابتی بسته شدن (closure)زخم و تسریع این روند است. پایه های اساسی درمان عبارتند از: دبریدمان، کاهش فشار وارد بر پا و برخورد مناسب درمانی با زخم، عفونت زخم و ایسکمی ناحیه مبتلا. در این میان توجه به بیماری های همراه و دیگر عوارض دیابت روی بیمار و مشکلات روحی-اجتماعی وی نیز حائز اهمیت است.
دبریدمان
دبریدمان بافت های نکروزه و مواد زاید(debris) جهت آغاز روند التیام زخم ضروری است.
دبریدمان اتولیتیک: چنانچه محل یک زخم مرطوب نگاه داشته شود و جریان خون مناسبی برقرار باشد، دبریدمان توسط خون و سلول های آن صورت خواهد گرفت.
دبریدمان آنزیمی: استفاده از آنزیم های پروتئولیتیک یکی از روش های مورد استفاده در بعضی مراکز جهت دبریدمان زخم است.
دبریدمان مکانیکی: شستشو با نرمال سالین به صورت ضربانی (pulsed lavage) یا شستشوی زخم با فشار نرمال سالین امکان دبریدمان مکانیکی زخم را فراهم می کند که تا حدی به خروج بافت های نکروزه شده کمک خواهد کرد.
دبریدمان جراحی: با استفاده از اسکالپل، نیشگون گیرنده های بافتی (tissue nippers) و گاه کوتر می توان به نحو مؤثری بافت های نکروزه و مواد زائد را از زخم ها خارج کرد. این روش رایج ترین روش دبریدمان است. دبریدمان باید تا زمان رسیدن به بافت سالم خونریزی دهنده ادامه یابد. کال های اطراف زخم را نیز می توان با این روش برداشت.
اگر در یک زخم پای دیابتی آبسه ای تشکیل شده باشد، باید بیمار فوراً در بیمارستان بستری شده و آبسه درناژ کامل شود و از آن نمونه برای کشت فرستاده شود. در صورتی که استئومیلیت، عفونت مفصل یا گانگرن رخ داده باشد، گاه رزکسیون مفصل یا قطع قسمتی از پا اجتناب ناپذیر است. دبریدمان بهتر است به نحوی انجام شود که قاعده زخم باقیمانده منظم باشد؛ چرا که این مسأله در روند التیام آن نقش مثبتی خواهد داشت. پس از انجام دبریدمان می توان در محل زخم از مواد موضعی تسریع کننده روند التیام زخم استفاده کرد و آنگاه با رعایت اصول استریلیته زخم را پانسمان کرد. دبریدمان مجدد در صورت ایجاد دوباره بافت های نکروتیک ضرورت خواهد یافت و معمولاً بیماران هفته ای یک بار به این عمل احتیاج پیدا خواهند کرد.
چنانچه از فشار وارد بر پا کاسته نشود، تروماهای مکرر روزانه باز هم به آن وارد خواهد شد و زخم بهبود نخواهد یافت. چوب زیر بغل، صندلی چرخدار، استراحت در تخت، گچ گیری پا (foot casting)، بریس های راه رفتن، ارتوزها، کفش های طبیعی مناسب، سندل های طبی، روروک (walker)و … همگی روشهای متداول برای این منظور هستند. طبق شرایط بیمار و مشخصات زخم پای وی باید روش مناسب را برگزید.
برخورد مناسب با زخم پا
به کار بردن پانسمان مرطوب، هم زخم را از تروماها و آلودگی های محیط تا حدی محفوظ نگه می دارد و هم رطوبت پانسمان در تسریع روند التیام زخم مؤثر خواهد بود، استفاده از نرمال سالین استریل روشی استاندارد محسوب می شود. امروزه روش های پانسمانی بسیار متنوع و جدیدی در مورد انواع زخم ارائه شده است که کاربرد انواعی از آن ها در مراکز درمانی به تدریج رو به افزایش است. از آنجا که فرایند التیام زخم صرفاً در مورد زخم های حاد اتفاق می افتد و از طرفی زخم های دیابتی جزء زخم های مزمن هستند، هدف اولیه درمانی در مورد آن ها تبدیل آن زخم ها از حالت مزمن به حالت حاد است.
برخورد مناسب درمانی با عفونت زخم
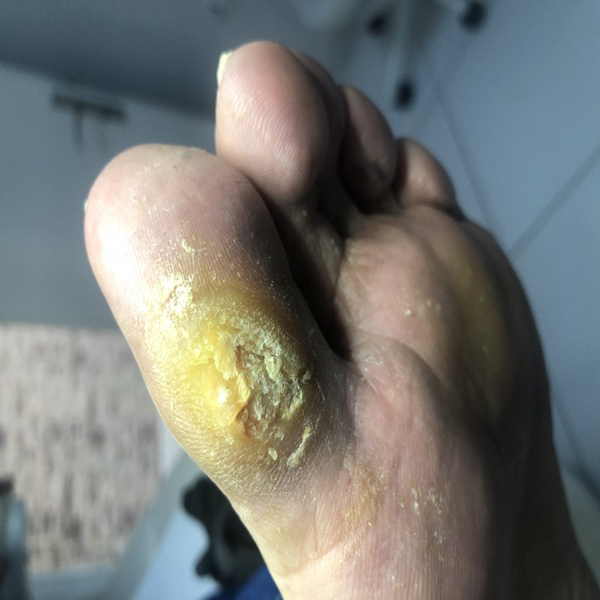
زخم های پا می توانند راهی برای ورود عوامل بیماری زا به بدن باشند و زمینه عفونت ثانویه زخم را فراهم کنند. به ندرت وجود یک عفونت ویروسی، باکتریایی یا قارچی خود می تواند به زخم در پا منجر شود. علاوه بر دبریدمان کافی و دقیق، استفاده از آنتی بیوتیک های خوراکی و گاه موضعی می تواند در درمان عفونت زخم مؤثر باشد. هر چند معمولاً شروع آنتی بیوتیک را تا بعد از مشخص شدن نتیجه کشت نباید به تأخیر انداخت، نمونه گیری برای کشت و بررسی نتیجه آن برای انتخاب آنتی بیوتیک مناسب، امری لازم است .کشت هایی که از نمونه های تهیه شده با سوآب به دست می آیند، دقت خوبی برای شناسایی ارگانیسم پاتوژن ندارند. نمونه بافت های عمقی قابل اعتمادترین روش برای شناسایی منشأ عفونت است.
برخورد مناسب درمانی با ایسکمی
با توجه به نقش مهم خونرسانی به محل زخم، انجام اقداماتی که بتوانند در بهبود خون رسانی کمک کننده باشند بسیار حایز اهمیت است. استفاده از وازودیلاتورها نظیر بلوک کننده های کانال کلسیمی و نیز داروهایی نظیر آسپیرین و پنتوکسی فیلین با نظر پزشک معالج گاه موثر می افتد. در مواردی نیز با جراحی عروق و باز-رگدارسازی (revascularization) نتایج خوبی در این جهت می توان گرفت.
آموزش های لازم برای بیمار دیابتی در مورد مراقبت از پاها
- بررسی روزانه پاها: بیمار باید هر روز پاهای خود را به دقت از نظر وجود ضایعات مختلف بررسی کند. بهتر است برای دیدن کف پا از آینه استفاده شود.
- شستشوی روزانه پاها: بیمار باید هر روز پاهای خود و به ویژه لابه لای انگشتان را بشوید و کاملاً خشک کند. در صورت خشک بودن بیش از حد پوست پا استفاده از کمی کرم مناسب مفید است. پیش از شستشوی پاها یا استحمام، از بالا نبودن بیش از حد دمای آب باید مطمئن شد.
- کوتاه کردن ناخن ها: ضمن مراقبت از پوست اطراف ناخن باید بیمار ناخن ها را کوتاه نگه دارد و گاه بهتر است این کار را فرد آموزش دیده انجام دهد.
- پوشش پاها: پوشیدن جوراب های نخی مناسب، عوض کردن روزانه جوراب ها، عدم استفاده از جوراب های تعمیر شده و گرم نگه داشتن پاها در فصول سرد سال با جوراب پشمی مناسب به این بیماران توصیه می شود. استفاده از کفش مناسب از نظر جنس و اندازه و عدم وجود جسم خارجی در آن یکی از اصول مهم در پیشگیری از زخم شدن پا در افراد دیابتی است. چنانچه به علت وجود زخم پزشک صلاح بداند که بیمار از کفش ها و صندل های طبی استفاده کند، استفاده از آن ها ضرورت خواهد یافت.
- کنترل قند خون: مسلماً تنظیم قند خون و رژیم غذایی مناسب در جلوگیری از پیشرفت ضایعات یا بروز آن ها در پای افراد دیابتی نظیر سایر ارگان های بدن مؤثر خواهد بود و ترک سیگار نیز ضروری است.
- کاهش فشار وارد بر پا: با استفاده از ابزارهای مناسب طبی و آموزش های لازم باید تا حد امکان از وارد شدن فشار بیش از حد به پا جلوگیری کرد. کاهش وزن نیز مسلماً در این امر مؤثر خواهد بود.
- جراحی های پیشگیرانه: از آنجا که بدشکلی های ساختاری پا می توانند زمینه ساز زخمی شدن آن شوند، در مواردی بهتر است با انجام عمل جراحی پیشگیرانه به صورت انتخابی اقدام به اصلاح این بد شکلی ها کرد. همچنین برداشتن کال ها و درمان پینه ها نیز می تواند اقدام پیشگیرانه ای تلقی شود.
- مراجعات پزشکی: علاوه بر آنکه برحسب صلاحدید پزشک، بیمار باید بموقع جهت انجام معاینات روتین مراجعه کند، با دیدن هرگونه ضایعه در پا، بیمار باید فوراً به پزشک معالج خود مراجعه کند و از هر گونه دستکاری خودداری کند.
Source: www.medicalnewstoday.com



دیدگاهی یافت نشد