به دلیل این بیماری ، پوست بیماران دیابتی به طور مکرر تمایل به ایجاد زخم دارد. بالا رفتن سطح قند خون ، مشکلات موجود در عروق به طور قابل توجهی روند بهبود را مختل می کند. در ادامه مقاله در مورد دلایل ایجاد زخم و روش های درمانی توضیح خواهیم داد.
چرا زخم های دیابتی بهبود نمی یابد:
دیابتی ها با بهبود آهسته زخم مشخص می شوند. این به دلیل اثرات زیاد قند خون است:
- آسیب گسترده به دیواره های عروقی – ضخیم شدن ، سفتی ، آسیب ناشی از گلوکز بیش از حد ، رسوبات کلسترول
- افزایش ویسکوزیته خون – گردش خون کند می شود ، لخته شدن خون تشکیل می شود
- نقض حساسیت به درد پوست – صدمات جزئی دیده نمی شود
- سطح دفاعی ایمنی پایین
به ویژه ترمیم یکپارچگی پوست با زخم روی پاها دشوار است. یکی از علائم قند خون طولانی مدت ، سندرم پای دیابتی است. این با اختلال در جریان خون و از بین رفتن فیبرهای عصبی مشخص می شود. در نتیجه ، به یک زخم بریدگی یا خراش کوچک تبدیل می شود. ایمنی ضعیف باعث ورود سریع عفونت و گسترش در عمق می شود.
عواملی که باعث بهبود اختلال در بهبود می شوند:
- پیری
- سیگار کشیدن
- وجود بیماری های عروقی (آترواسکلروز ، واریس)
- چاقی
- فشار خون شریانی
- نارسایی قلبی و کلیوی
و در اینجا اطلاعات بیشتری در مورد درمان پای دیابتی وجود دارد.
زخم هایی که بدون خطر بهبود نمی یابند:
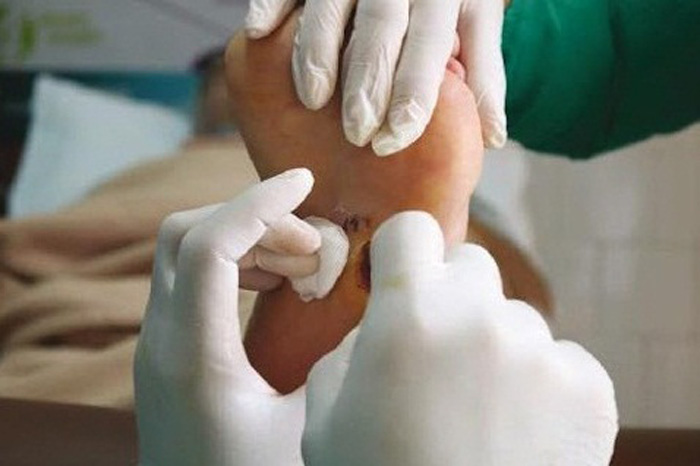
اگر نقص زخم بهبود نیابد ، زخم ایجاد می شود. در دیابت ، ضایعه پوستی نه تنها به لایه های بیرونی پوست ، بلکه به بافت های نرم نیز گسترش می یابد و به استخوان می رسد. زخم آلوده با التهاب مغز استخوان اشتباه گرفته می شود. این ظهور پوکی استخوان است که درمان آن با داروها دشوار است. معمولاً نیاز به قطع عضو در اندام تحتانی دارد.
این نیاز همچنین در گانگرن اتفاق می افتد زیرا زخم دیابتی با نکروز بافت همراه است. حتی اگر بخشی از پا برداشته شود ، بیماران معلول می شوند و توانایی حرکت کامل را از دست می دهند. قطع عضو در سطح لگن کاملاً به کمک های خارجی بستگی دارد. در موارد شدید به خصوص گانگرن و استومیلیت باعث عفونت خون کشنده می شود.
بهبود نیافته:
برای تشویق به بهبود ، به بیمار توصیه می شود:
- به حداقل رساندن بار در پا
- شاخص های گلوکز را نرمال کنید – میزان کربوهیدرات موجود در مواد غذایی را کاهش دهید ، دوز دارو را افزایش دهید (فقط با تجویز متخصص) ، بعضی اوقات باید انسولین تزریق کنید یا برنامه پذیرش را تغییر دهید
- برای جلوگیری از عفونت با آنتی بیوتیک ها
تخلیه از زخم می تواند به طور قابل توجهی بهبود را کند کند. این به دلیل وجود ترکیبات در مایع تشکیل شده است که پروتئین هایی را که مانع تقسیم سلولی هستند از بین می برد. بنابراین ، داروهایی با خاصیت خشک کردن مورد نیاز است.
درمان موضعی بستگی به مرحله فرایند زخم دارد. ابتدا باید زخم را از میکروب ها و ترشحات چرکی تمیز کنید. برای این کار از:
- آنزیم ها
- پانسمان جاذب
- محلول های شستشو استفاده کنید.
پیشگیری از بروز زخم ها در دیابت :
برای جلوگیری از آسیب دیدگی پوست باید چه کاری انجام دهید:
- خودداری از پابرهنه راه رفتن حتی در خانه
- پوشیدن صندل ، دمپایی لای انگشتی ممنوع
- خرید کفش ارتوپدی یا کفی
- جوراب ، کفش ساخته شده از مواد طبیعی
- پاها را هر روز قبل از رفتن به رختخواب با آب گرم بشویید ، آنها را کاملاً خشک کنید ، کرم کودک بمالید و ریزگردها را با دقت بررسی کنید
زخم های بیمار مبتلا به دیابت به دلیل کاهش گردش خون ، تخریب فیبرهای عصبی در مدت طولانی بهبود می یابد. محافظت ایمنی ضعیف منجر به عفونت می شود. با درمان نادرست ، زخم ایجاد می شود. در بیماری شدید ، گانگرن ، استئومیلیت عامل قطع عضو است. درمان زخم های دیابتی از هر اندازه و منشاء باید فقط توسط متخصص انجام شود.
اولین علائم پای دیابتی به دلیل کاهش حساسیت اندام ها ممکن است بلافاصله نامرئی باشد. در مرحله اولیه لازم است که در اولین علائم سندرم پیشگیری صورت گیرد، در مراحل بعدی درمان ممکن است قطع عضو نیاز باشد.
اگر پای دیابتی پیشرفت کند ، باید هرچه سریع تر درمان شروع شود. در مرحله اولیه از پمادها ، طب سنتی و لیزر برای بهبود گردش خون و وضعیت عروقی استفاده می شود. درمان جراحی و برخی از داروهای مدرن برای زخم مناسب است.
افراد دیابتی با تجربه فوق العاده نفروپاتی دیابتی دارند. طبقه بندی کاملاً جامع است و مراحل مختلفی را شامل می شود. علائم ممکن است خیلی دیر ظاهر شود. بنابراین ، برای جلوگیری از عوارض و همچنین تشخیص منظم در کودکان و بزرگسالان ، درمان دیابت توصیه می شود.
در صورت وجود علائم همراه – عطش ، ادرار بیش از حد ، ممکن است به دیابت مشکوک شد. غربالگری عمومی و آزمایش خون به شما کمک می کند تصمیم بگیرید چه کاری انجام دهید. اما در هر صورت ، شما به رژیم نیاز دارید.
پیشگیری از بروز زخم های دیابتی:
چرا دیابت در بهبود زخم تأثیر دارد؟
دیابت، کنترل سطح قند خون را دشوار می کند. هنگامی که سطح گلوکز خون به صورت مزمن بالا باقی بماند ، عملکرد لکوسیت ها را مختل می کند ، که منجر به عدم توانایی در مبارزه با باکتری ها می شود.
دیابت به خصوص اگر کنترل نشود با گردش خون ضعیف همراه است . با کاهش گردش خون ، گلبول های قرمز خون آهسته تر حرکت می کنند. این کار انتقال مواد مغذی به زخم ها را دشوار می کند. در نتیجه ، زخم ها ممکن است به آرامی بهبود یابد یا بهبود نیابد.
آسیب عصبی – یکی دیگر از عوامل مؤثر در بهبود زخم است. سطح گلوکز کنترل نشده در خون می تواند به اعصاب بدن آسیب برساند ، به این معنی که ممکن است پاهای افراد دیابتی آسیب نبیند. این با جلوگیری از درمان می تواند سبب بدتر شدن زخم شود.
تعریق ناراحت کننده ، پوست خشک و ترک خورده ، عفونت در انگشتان پا و ناهنجاری های کف پا در بیماران مبتلا به دیابت شایع تر است و این باعث افزایش خطر عفونت باکتریایی می شود.
مطالعات به طور مداوم عوامل دیگری را که در بهبود بیماری دیابت مؤثر است ، شناسایی می کنند ، از جمله:
- تضعیف تولید هورمون مربوط به رشد و ترمیم
- کاهش تولید عروق خونی جدید
- کاهش تولید کلاژن
عوارض:
افراد دیابتی با ضعف بهبود زخم به دلیل گردش خون ضعیف و اثرات عصبی دیابت ممکن است عوارض دیگری نیز داشته باشند. این موارد شامل بیماری های قلبی ، بیماری کلیوی و مشکلات چشمی است.
زخمی که درمان نشود ، می تواند آلوده شود و عفونت ممکن است به صورت محلی در ماهیچه ها و استخوان ها گسترش یابد. به این حالت استئومیلیت گفته می شود.
اگر عفونت در جریان خون پخش شود به آن سپسیس گفته می شود و می تواند تهدید کننده زندگی باشد. عفونت های عمیق گاهی ممکن است جدی باشد و نیاز به قطع عضو داشته باشد.
خواب ضعیف و بهبود زخم:
کیفیت خواب روی سیستم ایمنی بدن تأثیر می گذارد و روند بهبود را تضعیف می کند ، بنابراین می توان پیوند بین خواب و ترمیم زخم را به راحتی مشاهده کرد. تحقیقات نشان داده است که خواب برای پاسخ ایمنی بسیار مهم است.
بی خوابی می تواند پاسخ ایمنی را تضعیف کند ، بدن را در معرض عفونت قرار دهد ، به عنوان مثال مدت زمان کم خواب با خطر بیشتری برای سرماخوردگی همراه است.
بی خوابی در دیابت:
شناخته شده است که خواب تقریباً یک سوم زندگی یک فرد را در بر می گیرد ، بنابراین نقض آن در بیش از نیمی از بشریت مشاهده می شود. با ظهور این آسیب ، هم در بزرگسالان و هم در کودکان به همان اندازه تاثیر می گذارد. به گفته متخصصان ، افراد مدرن توجه کافی به خواب کافی ندارند و در واقع این کلید سلامتی است.
افراد دیابتی نیز از اختلالات خواب رنج می برند. در عین حال ، استراحت و وابستگی به خواب یکی از اصلی ترین ابزارهای کنترل بیماری ها برای جلوگیری از عوارض جدی است.
براساس نتایج مطالعات بیشمار، دانشمندان فرانسه ، کانادا ، انگلیس و دانمارک دریافتند که اختلالات خواب و دیابت ، قند خون بالا ، و انسولین به طور غیرقابل تفکیک در ارتباط هستند زیرا توسط یک ژن واحد کنترل می شوند. جدی ترین مشکلات خواب دیابتی ها ، با اضافه وزن و عوارض سیستم قلبی عروقی است.
همانطور که می دانید هورمونی به نام انسولین ، به دلیل تظاهر دیابت یا جذب نشدن ، توسط بدن انسان در ساعات مختلف روز با دوزهای مختلف تولید می شود. مشخص شد که جهش در سطح ژن ، نه تنها باعث اختلالات خواب بلکه باعث افزایش قند خون در پلاسمای خون نیز می شود.
این آزمایش بر روی هزاران داوطلب از جمله افراد دیابتی و کاملاً سالم انجام شد. الگوی جهش ژن ، که مسئول بیوریتم است و به افزایش میزان قند کمک می کند ، در بیماران مبتلا به دیابت نوع ۲ مشخص شد. بی خوابی در دیابت به این عامل بستگی دارد. باید بدانید که همه چیز می تواند ناشی از اختلالات خواب معروف به آپنه باشد نه دیابت.
متخصصان مطالعاتی را انجام دادند که نشان می داد ۳۶٪ دیابتی ها از اثرات این سندرم رنج می برند. در مقابل ، آپنه خواب باعث کاهش قابل توجهی در تولید انسولین و همچنین حساسیت سلول ها به هورمون ها می شود.
علاوه بر این ، کمبود خواب همچنین بر میزان تقسیم چربی تأثیر منفی می گذارد ، بنابراین حتی سخت ترین رژیم ها اغلب به کاهش وزن دیابت کمک نمی کند. با این حال ، تشخیص و درمان آپنه بسیار ساده است. علائم اصلی بیماری خروپف و تنفس در خواب در عرض ده ثانیه یا بیشتر است.
علائم اصلی آپنه عبارتند از:
- بیدار شدن مکرر
- افزایش فشار خون در صبح همراه با سردردهای مکرر
- بی قراری ، خواب سطحی و در نتیجه بی خواب در روز
- تعریق شبانه ، انسداد و آریتمی
- ادرار در شب ، بیش از دو بار در شب اتفاق می افتد
- ناباروری ، ناتوانی جنسی ، عدم تمایل جنسی
- افزایش قند خون
با این حال ، برای دقیق تر بودن تشخیص ، معاینه پزشکی لازم است تا متخصص بتواند درمان صحیح را توصیه کند.
درمان زخم در بیماران مبتلا به دیابت نه تنها از نظر بالینی پیچیده است ، بلکه گران است. افراد مبتلا به دیابت باید مراقب باشند و سعی کنند بخصوص به پوست پاها آسیب نزنند. این به دلیل تضعیف ترمیم زخم که یک نشانه بارز این بیماری است می باشد.
زخم های جدی یک خطر بزرگ در دیابت است: روند بهبود طولانی و دشوار است.
این امر به این دلیل است که ایمنی بیمار دیابتی کاهش می یابد و بدن قادر به تحمل روند التهابی و خشکی پوست نیست. ابتدا زخم شروع به بهبود می کند ، سپس دوباره ترک می خورد، عفونت منتقل می شود و ملتهب می شود.
روند بهبود در این بیماری معمولاً با تورم پاها پیشگیری می شود. علاوه بر این ، یک زخم که در جای دیگری قرار دارد ، می تواند بی حرکت باشد ، اما با داشتن پاها انجام این کار بسیار دشوار است.
دیابت نوعی بیماری است که با افزایش قند خون به مدت طولانی بر وضعیت کلی بدن و به ویژه وضعیت عروق کوچک تأثیر منفی می گذارد و منجر به افزایش نفوذپذیری و از بین رفتن آنها می شود.
این به دلیل اختلال در گردش خون (به ویژه در اندام تحتانی) و مشکل در تغذیه مواد مغذی به سلول های پوستی است.
این فرایندها – علت زخم هایی است که مدت طولانی بهبود نمی یابد. اگر به موقع درمان را شروع نکنید ، می توانید زخم ها را روی پاها به کانون های جدی التهاب عفونی تبدیل کنید.
زخم ها می توانند باعث گانگرن و قطع عض و همچنین عوارضی مانند پوکی استخوان شوند. باعث تخریب انتهای عصب و نقض حساسیت پوست بخصوص در پاها می شود. انتهای عصبی مسئول عملکردهای تخلیه پوست است نیز می میرند ، در نهایت خشک می شوند و بسیار بد التیام می یابند. پوست غالباً ترک می خورد و راه عفونت را از طریق ترک ها آسان تر می کند.
فرد می تواند به طور تصادفی به یک پا صدمه بزند و حتی بدون درمان به موقع متوجه زخم نشود. این به دلیل نقض در احساس درد ناشی از آسیب رسیدن به انتهای عصب است.
معلوم شد که بیمار دیابتی متوجه مشکلات پاهای خود نمی شود، به دلیل اختلال در حساسیت احساس ناراحتی نمی کند ، به دلیل اختلال در بینایی آسیب را نمی بیند و به دلیل چاقی مکرر در این بیماری نمی تواند معاینه کند.
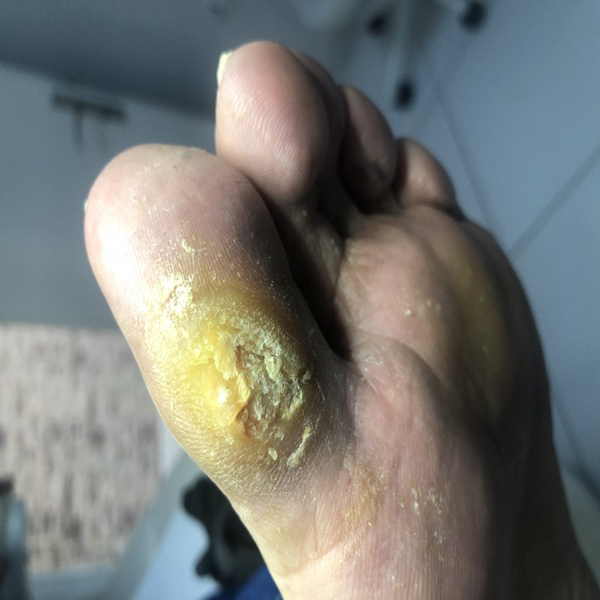
اگر زخم در عرض چند روز بهبود نیابد ، ممکن است به زخم مزمن تبدیل شود. دیابت با سندرم پای دیابتی یعنی زخم های روی پاها که بهبود نمی یابند مشخص می شود.
هر فرد مبتلا به دیابت باید وضعیت پوست خود را تحت نظر داشته باشد و در صورت بروز هرگونه نقص ، با متخصص مشورت کند زیرا درمان زخم آلوده بسیار دشوار است.
بهبود سریع پوست به تغذیه مناسب که شامل ویتامین های کافی است کمک می کند.
متخصصان توصیه می کنند غذاهای زیر در طول درمان زخم در رژیم های غذایی روزانه قرار گیرند: ماهی ، گوشت ، جگر ، آجیل ، تخم مرغ ، جو دو سر و میوه و سبزیجات تازه.
هرگونه زخم دیابتی باید با ضد عفونی درمان شود:
اگر بیمار تب داشته باشد ، اگر ناحیه آسیب دیده درد کند ، تورم و قرمزی وجود داشته باشد ، التهاب زخم بهبود نیابد ، باید پماد آنتی بیوتیک که رطوبت حاصل از زخم ها را جذب می کند اضافه کنید استفاده کنید.
برای سفت شدن و اپیتلیالیزاسیون زخم ، ایجاد شرایط بهینه لازم است. باید از میکروارگانیسم ها ، بافت های مرده و جسم های خارجی تمیز شود. بهترین روش تمیز کردن ، شستن زخم ها با یک محلول نمکی استریل ساده است.
هنگامی که از روش های ذکر شده نتایج مورد انتظار به دست نیاید ، برداشتن نکروز ممکن است تنها روش برای از بین بردن زخم های طولانی مدت باشد.
برای جلوگیری از بهبود نیافتن زخم ها، باید قوانین را رعایت کنید:
- پابرهنه راه نروید و از قبل کفش را با دقت بررسی کنید
- برای تشخیص هرگونه آسیب دیدگی ، روزانه پاها را بررسی کنید.
- پا را هر روز با استفاده از محصولاتی که پوست شما را محافظت می کند بشویید.
- سیگار کشیدن را ترک کنید ، زیرا نیکوتین بر گردش خون تأثیر می گذارد ، که روند تجدید سلول و بهبود زخم ها را دشوار می کند.
- برای جلوگیری از سوختگی ، در هنگام استفاده از شومینه ، رادیاتور یا بخاری ، از قوانین ایمنی پیروی کنید.
- در تابستان ، از دمپایی لای انگشتی استفاده نکنید.
- آنها را تعویض کنید و چند جفت کفش بپوشید.
لازم نیست دوش گرفتن یا حمام کردن برای مدت طولانی انجام شود ، زیرا پوست تحت تأثیر آب شل و متورم می شود و این باعث افزایش زخم می شود.
لازم است حتی بر کوچک ترین زخم های روی پوست غلبه کنید. بهترین راه برای ارزیابی وضعیت به صورت عینی و مشورت با متخصصی است که درمان کافی را ارائه می دهد.
مشکلات و راه حل های بهبود زخم در بیماران مبتلا به دیابت:
دیابت نوعی بیماری است که در آن تمام اندام ها و بافت ها درگیر می شوند. یک مشکل خاص، بهبود ضعیف و کند زخم در دیابت است. این غالباً با تشکیل بافت نکروز (مرده) و توسعه گانگرن همراه است. به همین دلیل ، جلوگیری از آسیب و زخم های موجود بسیار جدی است.
به دلیل کمبود انسولین ، در دیابت تجزیه کامل گلوکز در بافت ها رخ نمی دهد. این منبع اصلی انرژی برای کل ارگانیسم است که هنگام تقسیم آزاد می شود.
کاهش مصرف گلوکز منجر به مهار متابولیسم و کاهش سطح فرآیندهای حیاتی می شود.
و افزایش بیش از حد محتوای گلوکز ، که در بافت ها هضم نمی شود ، دارای اثر سمی است:
- دیواره های عروقی آسیب دیده ، خاصیت ارتجاعی آنها از بین می رود ، اسکلروز ایجاد می شود
- الیاف عصبی آسیب دیده ، حساسیت و کنترل سیستم عصبی مرکزی روی اندام ها کاهش می یابد ، غشای عصبی مختل می شود
- لخته شدن خون افزایش می یابد ، ویسکوزیته افزایش می یابد ، گردش خون از عروق جلوگیری می شود
- ایمنی عمومی و بافت کاهش یافته است.
تمام این فرایندها منجر به اختلال در گردش خون در بافت ها ، ایجاد هیپوکسی، کند شدن فرآیندهای متابولیک و کاهش خاصیت محافظتی می شوند. بنابراین ، بافت ها بیشتر مستعد آسیب هستند ، در برابر میکروب های بیماری زا کم تر مقاومت می کنند و بهبود بسیار کندتر است.
زخم های روی پاها جایی که گردش خون بدتر و خطر عفونت بیشتر است به آرامی بهبود می یابند. حتی سایش جزئی روی انگشتان پا یا پاها نیز می تواند به زخم های درمانی تبدیل شود ، که می تواند با درمان نامناسب گانگرن و قطع عضو اندام همراه باشد.
Source: www.diabetesstressrelief.com



دیدگاهی یافت نشد